의약품 제조업체: Novartis Pharmaceuticals Corporation (Updated: 2024-07-23)
처방 정보의 주요 내용
TASIGNA® (닐로티닙) 캡슐, 경구 투여
미국 최초 승인: 2007
경고: QT 연장 및 돌연사
전체 경고 상자에 대한 전체 처방 정보를 참조하십시오.
- Tasigna는 QT 간격을 연장합니다. Tasigna 투여 전 및 주기적으로 저칼륨혈증 또는 저마그네슘혈증을 모니터링하고 결핍을 교정하십시오. (5.2) 기준선, 투여 시작 후 7일, 그 후 주기적으로, 그리고 용량 조절 후에 QTc를 모니터링하기 위해 심전도를 얻으십시오. (5.2, 5.3, 5.7, 5.12)
- Tasigna를 투여받은 환자에서 돌연사가 보고되었습니다. (5.3) 저칼륨혈증, 저마그네슘혈증 또는 장 QT 증후군이 있는 환자에게 Tasigna를 투여하지 마십시오. (4, 5.2)
- QT 간격을 연장하는 것으로 알려진 동반 약물 및 강력한 CYP3A4 억제제의 사용을 피하십시오. (7.1, 7.2)
- 복용량을 복용하기 2시간 전과 1시간 후에는 음식을 피하십시오. (2.1)
적응증 및 사용
용량 및 투여
- 성인 권장 용량: 새로 진단된 Ph+ CML-CP: 1일 2회 경구로 300mg. 내성 또는 내약성이 있는 Ph+ CML-CP 및 CML-AP: 1일 2회 경구로 400mg. (2.1)
- 소아 권장 용량: 새로 진단된 Ph+ CML-CP 또는 이전 TKI 치료에 내성 또는 내약성이 있는 Ph+ CML-CP 및 CML-AP: 1일 2회 경구로 230mg/m2, 가장 가까운 50mg 용량으로 반올림(최대 단일 용량 400mg). (2.1)
- 전체 투약 지침 및 독성에 대한 용량 감소 지침은 용량 및 투여를 참조하십시오. (2.1)
- 기준선 간 기능 장애가 있는 환자의 경우 시작 용량을 줄이십시오. (2.7)
- 최소 3년 동안 Tasigna를 투여받고 지속적인 분자 반응(MR4.5)을 달성한 Ph+ CML-CP 새로 진단된 성인 환자와 최소 3년 동안 Tasigna를 투여받고 지속적인 분자 반응(MR4.5)을 달성한 이마티닙에 내성 또는 내약성이 있는 Ph+ CML-CP 환자는 치료 중단을 고려할 수 있습니다. (2.2, 2.3, 5.16)
용량 형태 및 강도
캡슐: 50mg, 150mg 및 200mg (3)
금기 사항
Tasigna는 저칼륨혈증, 저마그네슘혈증 또는 장 QT 증후군이 있는 환자에게 금기입니다. (4)
처방 정보 주요 사항
- 골수억제: 치료 중에 완전 혈액 검사(CBC)를 모니터링하고 치료 중단 또는 용량 감소로 관리합니다. (5.1)
- 심장 및 동맥 혈관 폐쇄 사건: Tasigna 치료 중에 심혈관 상태를 평가하고 심혈관 위험 요인을 모니터링하고 관리합니다. (5.4)
- 췌장염 및 혈청 리파아제 상승: 혈청 리파아제를 모니터링합니다. 상승이 복통을 동반하는 경우 용량을 중단하고 췌장염을 배제하기 위해 적절한 진단을 고려합니다. (5.5)
- 간 독성: 매월 또는 임상적으로 필요에 따라 간 기능 검사를 모니터링합니다. (5.6)
- 전해질 이상: Tasigna는 저인산혈증, 저칼륨혈증, 고칼륨혈증, 저칼슘혈증 및 저나트륨혈증을 유발할 수 있습니다. Tasigna를 시작하기 전에 전해질 이상을 교정하고 치료 중에 주기적으로 모니터링합니다. (5.7)
- 종양 용해 증후군: Tasigna 치료를 시작하기 전에 적절한 수분을 유지하고 요산 수치를 교정합니다. (5.8)
- 출혈: 모든 부위에서 출혈이 발생할 수 있습니다. 환자에게 출혈의 징후와 증상을 보고하도록 조언하고 필요에 따라 의학적으로 관리합니다. (5.9)
- 체액 저류: 예상치 못한 급격한 체중 증가, 부종 및 호흡 곤란에 대해 환자를 모니터링합니다. 의학적으로 관리합니다. (5.13)
- 소아 환자의 성장 및 발달에 미치는 영향: Tasigna로 치료받은 소아 환자에서 성장 지연이 보고되었습니다. 소아 환자의 성장과 발달을 모니터링합니다. (5.14)
- 태아 독성: 임신 가능성이 있는 여성에게 태아에 대한 잠재적 위험을 알리고 효과적인 피임을 사용하도록 조언합니다. (5.15, 8.1, 8.3)
- 치료 중단: 환자는 전형적인 BCR-ABL 전사체를 가져야 합니다. MR4.5 미만의 검출 한계를 가진 FDA 승인 검사를 사용하여 중단 자격을 결정해야 합니다. 환자는 잠재적인 완화 상실을 감지하기 위해 FDA 승인 검사로 자주 모니터링해야 합니다. (5.16)
부작용
성인 및 소아 환자에서 가장 흔하게 보고된 비혈액학적 부작용(≥ 20%)은 메스꺼움, 발진, 두통, 피로, 가려움증, 구토, 설사, 기침, 변비, 관절통, 비인두염, 발열 및 야간 발한이었습니다. 혈액학적 부작용에는 골수억제: 혈소판 감소증, 호중구 감소증 및 빈혈이 포함됩니다. (6.1)
의심되는 부작용을 보고하려면 Novartis Pharmaceuticals Corporation에 1-888-669-6682 또는 FDA에 1-800-FDA-1088 또는 www.fda.gov/medwatch로 연락하십시오.
약물 상호 작용
특정 인구에서의 사용
- 수유: 여성에게 모유 수유를 하지 않도록 조언합니다. (8.2)
환자 상담 정보 및 약물 안내는 17을 참조하십시오.
개정: 2024년 2월
목차
전문 정보: 목차*
경고: QT 연장 및 돌연사
1
적응증 및 사용법
1.1
신규 진단된 Ph+ CML-CP 성인 및 소아 환자
1.2
내성 또는 불내성 Ph+ CML-CP 및 CML-AP 성인 환자
1.3
내성 또는 불내성 Ph+ CML-CP 및 CML-AP 소아 환자
2
투여량 및 투여 방법
2.1
권장 용량
2.2
Tasigna에서 지속적인 분자 반응(MR4.5) 달성 후 치료 중단
2.3
Tasigna 치료 중단 후 분자 반응이 사라진 환자의 치료 재개
2.4
QT 간격 연장에 대한 용량 조절
2.5
골수억제에 대한 용량 조절
2.6
선택된 비혈액학적 실험실 이상 및 기타 독성에 대한 용량 조절
2.7
간 기능 장애에 대한 용량 조절
2.8
강력한 CYP3A4 억제제와 병용 투여 시 용량 조절
3
제형 및 강도
4
금기 사항
5
경고 및 주의 사항
5.1
골수억제
5.2
QT 연장
5.3
돌연사
5.4
심장 및 동맥 혈관 폐색 사건
5.5
췌장염 및 혈청 리파아제 상승
5.6
간 독성
5.7
전해질 이상
5.8
종양 용해 증후군
5.9
출혈
5.10
전 위 절제술
5.11
유당
5.12
실험실 검사 모니터링
5.13
체액 저류
5.14
소아 환자의 성장 및 발달에 대한 영향
5.15
태아 독성
5.16
BCR-ABL 전사체 수준 모니터링
6
부작용
6.1
임상 시험 경험
6.2
시판 후 경험
7
약물 상호 작용
7.1
다른 약물의 Tasigna에 대한 영향
7.2
QT 간격을 연장하는 약물
8
특정 환자군에서의 사용
8.1
임신
8.2
수유
8.3
생식 가능 연령의 여성 및 남성
8.4
소아 사용
8.5
노인 사용
8.6
심장 질환
8.7
간 기능 장애
10
과량 투여
11
설명
12
임상 약리
12.1
작용 기전
12.2
약력학
12.3
약동학
12.5
약물 유전체학
13
비임상 독성학
13.1
발암성, 돌연변이 유발성, 생식 능력 저해
14
임상 연구
14.1
신규 진단된 Ph+ CML-CP 성인
14.2
내성 또는 불내성 Ph+ CML-CP 및 CML-AP 성인 환자
14.3
지속적인 분자 반응(MR4.5)을 달성한 신규 진단된 Ph+ CML-CP 환자의 치료 중단
14.4
이전 이마티닙 치료 후 Tasigna에서 지속적인 분자 반응(MR4.5)을 달성한 Ph+ CML-CP 환자의 치료 중단
14.5
신규 진단된 Ph+ CML-CP 또는 내성 또는 불내성 Ph+ CML-CP 소아 환자
16
포장 단위/보관 및 취급
17
환자 상담 정보
- *
- 전문 정보에서 생략된 섹션 또는 하위 섹션은 나열되지 않습니다.
제품에 대한 경고(BOXED WARNING)
경고: QT 연장 및 돌연사
- Tasigna는 QT 간격을 연장시킵니다. Tasigna 투여 전과 주기적으로 저칼륨혈증 또는 저마그네슘혈증을 모니터링하고 결핍을 교정하십시오 [경고 및 주의 사항 (5.2) 참조]. 기준선, 투여 시작 후 7일, 그 이후 주기적으로, 그리고 용량 조절 후에 QTc를 모니터링하기 위해 심전도를 측정하십시오 [경고 및 주의 사항 (5.2, 5.3, 5.7, 5.12) 참조].
- Tasigna를 투여받은 환자에서 돌연사가 보고되었습니다 [경고 및 주의 사항 (5.3) 참조]. 저칼륨혈증, 저마그네슘혈증 또는 선천성 QT 연장 증후군 환자에게는 Tasigna를 투여하지 마십시오 [금기 사항 (4), 경고 및 주의 사항 (5.2) 참조].
- QT 간격을 연장시키는 것으로 알려진 동반 약물 및 강력한 CYP3A4 억제제의 사용을 피하십시오 [약물 상호 작용 (7.1, 7.2) 참조].
- 복용 2시간 전과 1시간 후에는 음식을 피하십시오 [투여 및 관리 (2.1) 참조].
1 적응증 및 용법
1.1
새롭게 진단받은 Ph+ CML-CP 성인 및 소아 환자
Tasigna는 새롭게 진단받은 만성기 Philadelphia 염색체 양성 만성 골수성 백혈병(Ph+ CML) 성인 및 1세 이상 소아 환자 치료에 사용됩니다.
1.2
내성 또는 불내성 Ph+ CML-CP 및 CML-AP 성인 환자
Tasigna는 이매티닙을 포함한 이전 치료에 내성 또는 불내성이 있는 만성기 및 가속기 Philadelphia 염색체 양성 만성 골수성 백혈병(Ph+ CML) 성인 환자 치료에 사용됩니다.
1.3
내성 또는 불내성 Ph+ CML-CP 및 CML-AP 소아 환자
Tasigna는 이전 티로신 키나제 억제제(TKI) 치료에 내성 또는 불내성이 있는 만성기 및 가속기 Philadelphia 염색체 양성 만성 골수성 백혈병(Ph+ CML) 1세 이상 소아 환자 치료에 사용됩니다.
2 투여 및 관리
2.1
권장 용량
Tasigna를 하루에 두 번, 약 12시간 간격으로 공복에 복용하십시오. 복용 전 최소 2시간, 복용 후 최소 1시간 동안은 음식을 섭취하지 마십시오. 환자에게 물과 함께 캡슐을 통째로 삼키도록 지시하십시오 [경고, 임상 약리학 (12.3) 참조].
캡슐을 삼킬 수 없는 환자의 경우, 각 캡슐의 내용물을 1티스푼의 사과 소스 (으깬 사과)에 섞어 복용할 수 있습니다. 혼합물은 즉시 (15분 이내) 복용해야 하며, 나중에 사용하기 위해 보관해서는 안 됩니다 [임상 약리학 (12.3) 참조].
임상적으로 필요한 경우, Tasigna는 에리스로포이에틴 또는 G-CSF와 같은 조혈 성장 인자와 함께 투여할 수 있습니다. 임상적으로 필요한 경우, Tasigna는 하이드록시우레아 또는 아나그렐리드와 함께 투여할 수 있습니다.
신규 진단된 Ph+ CML-CP 성인 환자의 용량
Tasigna의 권장 용량은 하루에 두 번 300mg을 경구 투여하는 것입니다.
내성 또는 불내성 Ph+ CML-CP 및 CML-AP 성인 환자의 용량
Tasigna의 권장 용량은 하루에 두 번 400mg을 경구 투여하는 것입니다.
신규 진단된 Ph+ CML-CP 또는 내성 또는 불내성 Ph+ CML-CP 및 CML-AP 소아 환자의 용량
소아 환자의 경우 Tasigna의 권장 용량은 하루에 두 번 230mg/m2를 경구 투여하며, 가장 가까운 50mg 용량으로 반올림합니다 (최대 단일 용량은 400mg) (표 1 참조). 필요한 경우, Tasigna 캡슐의 다른 강도를 조합하여 원하는 용량을 얻을 수 있습니다. 임상적 이점이 관찰될 때까지 또는 용납할 수 없는 독성이 나타날 때까지 치료를 계속하십시오.
| 체표면적 | 단일 용량 | 총 일일 용량 |
| 0.32 m2까지 | 50 mg | 100 mg |
| 0.33 – 0.54 m2 | 100 mg | 200 mg |
| 0.55 – 0.76 m2 | 150 mg | 300 mg |
| 0.77 – 0.97 m2 | 200 mg | 400 mg |
| 0.98 – 1.19 m2 | 250 mg | 500 mg |
| 1.20 – 1.41 m2 | 300 mg | 600 mg |
| 1.42 – 1.63 m2 | 350 mg | 700 mg |
| ≥ 1.64 m2 | 400 mg | 800 mg |
2.2
타시그나 투여 후 지속적인 분자 반응 (MR4.5) 이후 치료 중단
환자 선택
치료 중단 자격
전형적인 BCR-ABL 전사체를 가진 Ph+ CML-CP 환자로, 타시그나를 최소 3년 동안 복용했으며 지속적인 분자 반응 (MR4.5, BCR-ABL/ABL ≤ 0.0032% IS에 해당)을 달성한 경우 치료 중단 자격이 될 수 있습니다 [임상 연구 (14.3, 14.4) 참조]. 치료 중단 자격을 결정하기 위한 BCR-ABL 전사체 검출 및 정량화를 위한 FDA 승인 검사에 대한 정보는 http://www.fda.gov/CompanionDiagnostics에서 확인할 수 있습니다.
전형적인 BCR-ABL 전사체 (e13a2/b2a2 또는 e14a2/b3a2)를 가진 환자로, 지속적인 MR4.5 기준을 달성한 경우 타시그나 중단 자격이 있습니다. 환자는 치료 중단 후 분자 완화 상태 상실 가능성에 대해 지속적으로 모니터링해야 합니다. 치료 중 및 중단 후 분자 반응 수준을 일관되게 모니터링하기 위해 동일한 FDA 승인 검사를 사용하십시오.
새로 진단된 Ph+ CML-CP 환자로 다음과 같은 경우 치료 중단을 고려하십시오.
- 타시그나를 최소 3년 동안 복용한 경우
- 치료 중단 전 1년 동안 최소 MR4.0 (BCR-ABL/ABL ≤ 0.01% IS에 해당)의 분자 반응을 유지한 경우
- 치료 중단 직전에 실시한 마지막 평가에서 MR4.5를 달성한 경우
- 전형적인 BCR-ABL 전사체 (e13a2/b2a2 또는 e14a2/b3a2)를 발현하는 것으로 확인된 경우
- 가속기 또는 폭발 위기의 병력이 없는 경우
- 재발로 이어진 이전의 치료 없는 완화 상태 중단 시도의 병력이 없는 경우.
이마티닙에 내성 또는 불내성이 있는 Ph+ CML-CP 환자로, 타시그나에서 지속적인 분자 반응 (MR4.5)을 달성한 경우 다음과 같은 경우 치료 중단을 고려하십시오.
- 타시그나를 최소 3년 동안 복용한 경우
- 타시그나 치료 전에 이마티닙만 복용한 경우
- MR4.5 (BCR-ABL/ABL ≤ 0.0032% IS에 해당)의 분자 반응을 달성한 경우
- 치료 중단 직전 최소 1년 동안 MR4.5를 유지한 경우
- 전형적인 BCR-ABL 전사체 (e13a2/b2a2 또는 e14a2/b3a2)를 발현하는 것으로 확인된 경우
- 가속기 또는 폭발 위기의 병력이 없는 경우
- 재발로 이어진 이전의 치료 없는 완화 상태 중단 시도의 병력이 없는 경우.
타시그나 치료를 중단한 환자의 경우, 1년 동안 매월, 그 후 2년 동안 6주마다, 그 후에는 12주마다 BCR-ABL 전사체 수준과 차별을 포함한 완전 혈구 수 (CBC)를 모니터링하십시오 [경고 및 주의 사항 (5.16) 참조].
치료 없는 단계에서 MR4.0 (BCR-ABL/ABL ≤ 0.01% IS에 해당)이 상실되면, BCR-ABL 수준이 주요 분자 반응 [(MMR), MR3.0 또는 = BCR-ABL/ABL ≤ 0.1% IS에 해당]보다 낮게 4회 연속 측정될 때까지 2주마다 BCR-ABL 전사체 수준을 모니터링하십시오. 그런 다음 환자는 원래의 모니터링 일정으로 진행할 수 있습니다.
2.3
타시그나 치료 중단 후 분자 반응이 상실된 환자의 치료 재개
- MMR을 상실한 새로 진단된 환자는 치료 중단 전 용량 수준으로 4주 이내에 치료를 재개해야 합니다 [경고 및 주의 사항 (5.16) 참조]. 타시그나 치료를 재개한 환자는 주요 분자 반응이 재확립될 때까지 매월 BCR-ABL 전사체 수준을 모니터링하고 그 후에는 12주마다 모니터링해야 합니다.
- 이마티닙을 포함한 이전 치료에 내성 또는 불내성이 있는 환자로, MR4.0 (MR4.0 상실을 보여주는 최소 4주 간격으로 분리된 2회 연속 측정) 또는 MMR 상실이 확인된 경우 치료 중단 전 용량 수준으로 4주 이내에 치료를 재개해야 합니다 [경고 및 주의 사항 (5.16) 참조]. 타시그나 치료를 재개한 환자는 이전의 주요 분자 반응 또는 MR4.0이 재확립될 때까지 매월 BCR-ABL 전사체 수준을 모니터링하고 그 후에는 12주마다 모니터링해야 합니다.
2.4
QT 간격 연장에 대한 용량 조절
QT 간격 연장에 대한 용량 조절은 표 2를 참조하십시오 [경고 및 주의 사항 (5.2), 임상 약리학 (12.2) 참조].
| 약어: ECG, 심전도. | |
| QTc 연장 정도 | 용량 조절 |
| QTc가 480 msec 초과인 ECG |
1. 타시그나 투여를 중단하고 혈청 칼륨 및 마그네슘을 분석하고, 정상 하한 미만인 경우 보충제로 정상 범위 내로 교정합니다. 동반 약물 사용을 검토해야 합니다. 2. QTcF가 450 msec 미만으로 돌아오고 기준선에서 20 msec 이내로 돌아오면 2주 이내에 이전 용량으로 재개합니다. 3. 2주 후 QTcF가 450 msec와 480 msec 사이인 경우 성인은 1일 1회 400 mg, 소아는 1일 1회 230 mg/m2로 용량을 감소시킵니다. 4. 성인은 1일 1회 400 mg, 소아는 1일 1회 230 mg/m2로 용량을 감소시킨 후 QTcF가 480 msec 초과로 돌아오면 타시그나 투여를 중단합니다. 5. 용량 조절 후 약 7일 후에 심전도를 다시 실시해야 합니다. |
2.5
골수억압에 대한 용량 조절
기저 백혈병과 관련 없는 혈액학적 독성(호중구 감소증, 혈소판 감소증)에 대해 Tasigna 용량을 중단하거나 감소시킵니다(표 3) [경고 및 주의 사항(5.1) 참조].
| 약어: ANC, 절대 호중구 수; Ph+ CML, 필라델피아 염색체 양성 만성 골수성 백혈병. | ||
| 진단 | 골수억압 정도 | 용량 조절 |
성인 환자:
|
ANC 1.0 x 109/L 미만 및/또는 혈소판 수 50 x 109/L 미만 | 1. Tasigna를 중단하고 혈액 수치를 모니터링합니다. 2. ANC가 1.0 x 109/L를 초과하고 혈소판 수가 50 x 109/L를 초과하면 2주 이내에 이전 용량으로 재개합니다. 3. 혈액 수치가 2주 이상 낮게 유지되면 용량을 1일 1회 400mg으로 감소시킵니다.
|
소아 환자:
|
ANC 1.0 x 109/L 미만 및/또는 혈소판 수 50 x 109/L 미만 | 1. Tasigna를 중단하고 혈액 수치를 모니터링합니다. 2. ANC가 1.5 x 109/L를 초과하고/또는 혈소판 수가 75 x 109/L를 초과하면 2주 이내에 이전 용량으로 재개합니다. 3. 혈액 수치가 2주 이상 낮게 유지되면 용량을 1일 1회 230 mg/m2로 감소시켜야 할 수 있습니다. 4. 용량 감소 후에 사건이 발생하면 치료 중단을 고려하십시오. |
2.6
선택된 비혈액학적 실험실 이상 및 기타 독성에 대한 용량 조절
리파아제, 아밀라아제, 빌리루빈 및/또는 간 효소의 상승에 대한 용량 조절은 표 4를 참조하십시오 [경고 및 주의 사항(5.5, 5.6), 이상 반응(6.1) 참조].
| 비혈액학적 실험실 이상 정도 | 용량 조절 |
| 혈청 리파아제 또는 아밀라아제가 3등급 이상 상승 | 성인 환자: 1. Tasigna를 중단하고 혈청 리파아제 또는 아밀라아제를 모니터링합니다. 2. 혈청 리파아제 또는 아밀라아제가 1등급 이하로 회복되면 1일 1회 400mg으로 치료를 재개합니다. |
| 소아 환자: 1. 사건이 1등급 이하로 회복될 때까지 Tasigna를 중단합니다. 2. 이전 용량이 1일 2회 230 mg/m2이었으면 1일 1회 230 mg/m2으로 치료를 재개합니다. 이전 용량이 1일 1회 230 mg/m2이었으면 치료를 중단합니다. |
|
| 성인 환자의 경우 빌리루빈이 3등급 이상 상승, 소아 환자의 경우 2등급 이상 상승 | 성인 환자: 1. Tasigna를 중단하고 빌리루빈을 모니터링합니다. 2. 빌리루빈이 1등급 이하로 회복되면 1일 1회 400mg으로 치료를 재개합니다. |
| 소아 환자: 1. 사건이 1등급 이하로 회복될 때까지 Tasigna를 중단합니다. 2. 이전 용량이 1일 2회 230 mg/m2이었으면 1일 1회 230 mg/m2으로 치료를 재개합니다. 이전 용량이 1일 1회 230 mg/m2이었고 1등급 이하로 회복되는 데 28일 이상 걸리면 치료를 중단합니다. |
|
| 간 효소가 3등급 이상 상승 | 성인 환자: 1. Tasigna를 중단하고 간 효소를 모니터링합니다. 2. 간 효소가 1등급 이하로 회복되면 1일 1회 400mg으로 치료를 재개합니다. |
| 소아 환자: 1. 사건이 1등급 이하로 회복될 때까지 Tasigna를 중단합니다. 2. 이전 용량이 1일 2회 230 mg/m2이었으면 1일 1회 230 mg/m2으로 치료를 재개합니다. 이전 용량이 1일 1회 230 mg/m2이었고 1등급 이하로 회복되는 데 28일 이상 걸리면 치료를 중단합니다. |
임상적으로 유의미한 중등도 또는 중증의 비혈액학적 독성이 발생하는 경우(의학적으로 심각한 체액 저류 포함), 용량 조절에 대한 내용은 표 5를 참조하십시오 [부작용(6.1) 참조].
| 약어: CML-AP, 만성 골수성 백혈병-급성기; CML-CP, 만성 골수성 백혈병-만성기; Ph+, 필라델피아 염색체 양성. | |
| “기타 비혈액학적 독성”의 정도 | 용량 조절 |
| 기타 임상적으로 중등도 또는 중증의 비혈액학적 독성 | 성인 환자: 1. 독성이 해소될 때까지 Tasigna 투여를 중단합니다. 2. 이전 용량이 성인 환자에서 새로 진단된 CML-CP의 경우 300mg 1일 2회 또는 내성 또는 불내성 CML-CP 및 CML-AP가 있는 성인 환자의 경우 400mg 1일 2회였으면 400mg 1일 1회로 치료를 재개합니다. 3. 이전 용량이 성인 환자에서 400mg 1일 1회였으면 치료를 중단합니다. 4. 임상적으로 적절한 경우, 용량을 300mg(새로 진단된 Ph+ CML-CP) 또는 400mg(내성 또는 불내성 Ph+ CML-CP 및 CML-AP) 1일 2회로 재증량하는 것을 고려합니다. |
| 소아 환자: 1. 독성이 해소될 때까지 Tasigna 투여를 중단합니다. 2. 이전 용량이 230mg/m2 1일 2회였으면 230mg/m2 1일 1회로 치료를 재개합니다. 이전 용량이 230mg/m2 1일 1회였으면 치료를 중단합니다. 3. 임상적으로 적절한 경우, 용량을 230mg/m2 1일 2회로 재증량하는 것을 고려합니다. |
|
2.7
간 기능 장애에 대한 용량 조절
가능하면 대체 치료법을 고려하십시오. 간 기능 장애가 있는 환자에게 Tasigna를 투여해야 하는 경우, 다음과 같은 용량 감소를 고려하십시오 [특정 인구 집단에서의 사용(8.7) 참조]:
| 진단 | 간 기능 장애의 정도 | 용량 조절 |
| 만성기 새로 진단된 Ph+ CML | 경증(Child-Pugh A), 중등도(Child-Pugh B), 또는 중증(Child-Pugh C) | 용량을 200mg 1일 2회로 감소시킵니다. 내약성에 따라 용량을 300mg 1일 2회로 증량합니다. |
|
내성 또는 불내성 Ph+ CML 만성기 또는 급성기 |
경증 또는 중등도 | 용량을 300mg 1일 2회로 감소시킵니다. 내약성에 따라 용량을 400mg 1일 2회로 증량합니다. |
| 중증 | 용량을 200mg 1일 2회로 감소시킵니다. 내약성에 따라 용량을 300mg 1일 2회로 증량한 다음 400mg 1일 2회로 증량합니다. |
2.8
강력한 CYP3A4 억제제와의 병용 투여 시 용량 조절
강력한 CYP3A4 억제제와의 병용 투여는 피하십시오. 이러한 약물 중 하나로 치료가 필요한 경우, Tasigna 치료를 중단하십시오. 환자에게 강력한 CYP3A4 억제제를 병용 투여해야 하는 경우, 내성 또는 불내성 Ph+ CML 환자의 경우 용량을 300mg 1일 1회로 감소시키고, 새로 진단된 Ph+ CML-CP 환자의 경우 용량을 200mg 1일 1회로 감소시킵니다. 그러나 강력한 CYP3A4 억제제를 투여받는 환자에서 이러한 용량 조절에 대한 임상 데이터는 없습니다. 강력한 억제제 투여를 중단하는 경우, Tasigna 용량을 지정된 용량으로 증량하기 전에 약물 배출 기간을 허용하십시오. 강력한 CYP3A4 억제제 사용을 피할 수 없는 환자의 경우, QT 간격 연장 여부를 면밀히 모니터링하십시오 [경고 및 주의 사항(5.2), 약물 상호 작용(7.1, 7.2), 임상 약리학(12.3)의 경고 참조].
3 제형 및 함량
캡슐:
- 50 mg 붉은색 불투명 캡과 연노랑색 불투명 바디 경질 젤라틴 캡슐, 검은색 방사형 각인 “NVR/ABL.”
- 150 mg 붉은색 불투명 경질 젤라틴 캡슐, 검은색 축 방향 각인 “NVR/BCR.”
- 200 mg 연노랑색 불투명 경질 젤라틴 캡슐, 붉은색 축 방향 각인 “NVR/TKI.”
4 금기사항
Tasigna는 저칼륨혈증, 저마그네슘혈증 또는 long QT 증후군 환자에게 금기입니다 [경고 사항 참조].
5 경고 및 주의사항
5.1
골수억제
Tasigna로 치료하면 3/4등급 혈소판 감소증, 호중구 감소증 및 빈혈이 발생할 수 있습니다. 처음 2개월 동안은 2주마다, 그 이후에는 매월 또는 임상적으로 필요에 따라 CBC를 수행하십시오. 골수억제는 일반적으로 가역적이었으며, 대개 Tasigna를 일시적으로 중단하거나 용량을 감소시켜 관리했습니다 [용량 및 투여(2.5) 참조].
5.2
QT 연장
Tasigna는 표면 심전도(ECG)에서 QT 간격으로 측정한 심장 심실 재분극을 농도 의존적으로 연장시키는 것으로 나타났습니다 [부작용(6.1), 임상 약리학(12.2) 참조]. QT 간격 연장은 꼬임형 심실 빈맥(torsade de pointes)이라는 심실 빈맥 유형을 초래할 수 있으며, 이는 실신, 발작 및/또는 사망으로 이어질 수 있습니다. 심전도는 기준선, Tasigna 투여 시작 후 7일, 그리고 임상적으로 필요에 따라 주기적으로, 그리고 용량 조절 후에 수행해야 합니다 [용량 및 투여(2.4), 경고 및 주의 사항(5.12) 참조].
Tasigna는 저칼륨혈증, 저마그네슘혈증 또는 선천성 QT 연장 증후군이 있는 환자에게 사용해서는 안 됩니다. Tasigna를 투여하기 전에 그리고 주기적으로 전해질, 칼슘 및 마그네슘 혈중 수치를 검사하십시오. 저칼륨혈증 또는 저마그네슘혈증은 Tasigna를 투여하기 전에 교정해야 하며, 이러한 전해질은 치료 중에 주기적으로 모니터링해야 합니다 [경고 및 주의 사항(5.12) 참조].
Tasigna를 음식과 함께 또는 강력한 CYP3A4 억제제 및/또는 QT 연장 가능성이 있는 것으로 알려진 의약품과 함께 부적절하게 복용하면 QT 간격이 상당히 연장될 수 있습니다. 따라서 음식과의 병용 투여는 피해야 하며, 강력한 CYP3A4 억제제 및/또는 QT 연장 가능성이 있는 것으로 알려진 의약품과의 병용 투여는 피해야 합니다 [용량 및 투여(2.1), 약물 상호 작용(7.1, 7.2) 참조]. 저칼륨혈증 및 저마그네슘혈증이 있으면 QT 간격이 더 연장될 수 있습니다 [경고 및 주의 사항(5.7, 5.12) 참조].
5.3
돌연사
5661명의 환자를 대상으로 한 Tasigna 임상 연구에서 CML로 치료받은 환자의 0.3%에서 돌연사가 보고되었습니다. Tasigna 투여 시작과 관련하여 이러한 사망 중 일부가 상대적으로 일찍 발생했다는 사실은 심실 재분극 이상이 발생에 기여했을 가능성을 시사합니다.
5.4
심장 및 동맥 혈관 폐색 사건
새로 진단된 CML 환자를 대상으로 한 무작위 배정 임상 시험에서 심혈관 사건(동맥 혈관 폐색 사건 포함)이 보고되었으며, Tasigna 치료를 받은 환자의 시판 후 보고에서 관찰되었습니다 [부작용(6.1) 참조]. 임상 시험에서 치료 기간 중앙값이 60개월인 경우, 심혈관 사건(동맥 혈관 폐색 사건 포함)은 Tasigna 300mg 및 400mg 1일 2회 투여군에서 각각 9% 및 15%에서 발생했으며, 이마티닙 투여군에서는 3.2%에서 발생했습니다. 여기에는 심혈관 사건, 허혈성 심장 질환 관련 심장 사건(Tasigna 300mg 및 400mg 1일 2회 투여군에서 각각 5% 및 9%, 이마티닙 투여군에서 2.5%), 말초 동맥 폐색 질환(Tasigna 300mg 및 400mg 1일 2회 투여군에서 각각 3.6% 및 2.9%, 이마티닙 투여군에서 0%), 허혈성 뇌혈관 사건(Tasigna 300mg 및 400mg 1일 2회 투여군에서 각각 1.4% 및 3.2%, 이마티닙 투여군에서 0.7%)이 포함되었습니다. 심혈관 사건의 급성 징후 또는 증상이 나타나면 환자에게 즉시 의료 서비스를 받도록 조언하십시오. 환자의 심혈관 상태를 평가해야 하며, 표준 지침에 따라 Tasigna 치료 중에 심혈관 위험 요인을 모니터링하고 적극적으로 관리해야 합니다 [용량 및 투여(2.4) 참조].
5.5
췌장염 및 혈청 리파아제 상승
Tasigna는 혈청 리파아제 수치 상승을 유발할 수 있습니다 [부작용(6.1) 참조]. 이전에 췌장염 병력이 있는 환자는 혈청 리파아제 수치 상승 위험이 더 높을 수 있습니다. 리파아제 수치 상승이 복통과 함께 나타나면 투여를 중단하고 췌장염을 배제하기 위해 적절한 진단을 고려하십시오 [용량 및 투여(2.6) 참조]. 혈청 리파아제 수치를 매월 또는 임상적으로 필요에 따라 검사하십시오.
5.6
간독성
Tasigna는 빌리루빈, 아스파르테이트 아미노트랜스퍼라제(AST), 알라닌 아미노트랜스퍼라제(ALT) 및 알칼리성 포스파타제 수치 상승으로 측정한 간독성을 유발할 수 있습니다. 소아 환자에서 성인 환자보다 빌리루빈, AST 및 ALT 수치가 3-4등급 상승한 빈도가 더 높게 보고되었습니다. 간 기능 검사를 매월 또는 임상적으로 필요에 따라 [경고 및 주의 사항(5.12) 참조] 그리고 용량 조절 후에 모니터링하십시오. [용량 및 투여(2.6) 참조].
5.7
전해질 이상
Tasigna를 사용하면 저인산혈증, 저칼륨혈증, 고칼륨혈증, 저칼슘혈증 및 저나트륨혈증이 발생할 수 있습니다. Tasigna를 투여하기 전에 그리고 치료 중에 전해질 이상을 교정하십시오. 치료 중에 이러한 전해질을 주기적으로 모니터링하십시오 [경고 및 주의 사항(5.12)].
5.8
종양 용해 증후군
Tasigna로 치료받은 내성 또는 불내성 CML 환자에서 종양 용해 증후군(TLS) 사례가 보고되었습니다. 이러한 사례의 대부분에서 악성 질환 진행, 높은 백혈구(WBC) 수 및/또는 탈수증이 나타났습니다. TLS 가능성으로 인해 Tasigna 치료를 시작하기 전에 적절한 수분 공급을 유지하고 요산 수치를 교정하십시오.
5.9
출혈
Tasigna로 치료받은 CML 환자에서 치명적인 사건을 포함한 심각한 출혈 사건이 발생했습니다. 새로 진단된 만성기 Ph+ CML 환자를 대상으로 Tasigna와 이마티닙을 비교한 무작위 배정 시험에서 Tasigna 300mg 1일 2회 투여군에서는 1.1%, Tasigna 400mg 1일 2회 투여군에서는 1.8%, 이마티닙 투여군에서는 0.4%의 환자에게 3등급 또는 4등급 출혈이 발생했습니다. Tasigna 300mg 1일 2회 투여군과 400mg 1일 2회 투여군에서는 각각 2.9%와 5%의 환자에게, 이마티닙 투여군에서는 1.4%의 환자에게 위장관 출혈이 발생했습니다. Tasigna 300mg 1일 2회 투여군과 400mg 1일 2회 투여군에서는 각각 0.7%와 1.4%의 환자에게 3등급 또는 4등급 사건이 발생했으며, 이마티닙 투여군에서는 어떤 환자에게도 발생하지 않았습니다. 출혈의 징후와 증상을 모니터링하고 필요에 따라 의학적으로 관리하십시오.
5.10
완전 위 절제술
완전 위 절제술을 받은 환자의 경우 Tasigna 노출이 감소하기 때문에 이러한 환자를 더 자주 모니터링하십시오. 완전 위 절제술을 받은 환자의 경우 용량 증가 또는 대체 치료를 고려하십시오 [임상 약리학(12.3) 참조].
5.11
유당
캡슐에 유당이 함유되어 있으므로 Tasigna는 희귀 유전성 갈락토스 불내증, 심각한 락타아제 결핍증(유당 함유 제품에 대한 심각한 불내증) 또는 포도당-갈락토스 흡수 장애가 있는 환자에게 권장되지 않습니다.
5.12
실험실 검사 모니터링
처음 2개월 동안은 2주마다, 그 후에는 매달 완전 혈구 수를 실시해야 합니다. 치료 전과 주기적으로 전해질, 칼슘, 마그네슘, 간 효소, 지질 프로필 및 포도당을 포함한 화학 검사 패널을 실시하십시오. 기준선, 투여 시작 후 7일, 그 후 주기적으로, 그리고 용량 조절 후에 심전도를 측정해야 합니다 [경고 및 주의 사항(5.2) 참조]. Tasigna 치료 첫 해 동안은 주기적으로, 만성 치료 동안은 적어도 매년 지질 프로필과 포도당을 모니터링하십시오. 지질 상승을 치료하기 위해 HMG-CoA 환원효소 억제제(지질 저하제)로 치료해야 하는 경우, 특정 HMG-CoA 환원효소 억제제가 CYP3A4 경로를 통해 대사되므로 치료를 시작하기 전에 약물 상호 작용 가능성을 평가하십시오 [약물 상호 작용(7.1) 참조]. Tasigna 치료를 시작하기 전에 포도당 수치를 평가하고 임상적으로 필요에 따라 치료 중에 모니터링하십시오. 검사 결과가 치료를 필요로 하는 경우 의사는 지역 표준 관행 및 치료 지침을 따라야 합니다.
5.13
체액 저류
새로 진단된 만성기 Ph+ CML 환자를 대상으로 한 무작위 배정 시험에서 Tasigna 300mg 1일 2회 투여군에서는 3.9%, Tasigna 400mg 1일 2회 투여군에서는 2.9%, 이마티닙 투여군에서는 2.5%의 환자에게 심각한(3등급 또는 4등급) 체액 저류가 발생했습니다. Tasigna 300mg 1일 2회 투여군에서는 2.2%, Tasigna 400mg 1일 2회 투여군에서는 1.1%, 이마티닙 투여군에서는 2.1%의 환자에게 삼출액(흉막 삼출액, 심낭 삼출액, 복수 포함) 또는 폐 부종이 관찰되었습니다. Tasigna 300mg 1일 2회 투여군에서는 0.7%, Tasigna 400mg 1일 2회 투여군에서는 0.4%의 환자에게 삼출액이 심각했으며(3등급 또는 4등급), 이마티닙 투여군에서는 어떤 환자에게도 발생하지 않았습니다. 유사한 사건이 시판 후 보고에서도 관찰되었습니다. Tasigna 치료 중에 심각한 체액 저류(예: 예상치 못한 급격한 체중 증가 또는 부종) 및 호흡기 또는 심장 기능 저하(예: 호흡 곤란)의 징후를 모니터링하고 원인을 평가하여 환자를 적절히 치료하십시오.
5.14
소아 환자의 성장 및 발달에 미치는 영향
Tasigna로 치료받은 만성기 Ph+ CML 소아 환자에서 성장 지연이 보고되었습니다. 만성기 Ph+ CML 소아 환자 58명을 대상으로 한 소아 임상 시험에서 중간 노출 기간이 56.7개월인 환자 8명에게서 성장 지연(기준선에서 적어도 두 개의 주요 키 백분위수 선을 넘음)이 관찰되었습니다. 5명(9%)은 기준선에서 두 개의 주요 백분위수 선을 넘었고 3명(5%)은 기준선에서 세 개의 주요 백분위수 선을 넘었습니다(백분위수 선: 5th, 10th, 25th, 50th, 75th, 90th, 95th). 기준선에서 12세 미만의 어린이에게서 성장 지연이 더 두드러졌습니다. 성장 지연과 관련된 유해 반응은 3명(5%)의 환자에게서 보고되었습니다. Tasigna 치료를 받는 소아 환자의 성장과 발달을 모니터링하십시오.
5.15
태아 독성
동물 연구 결과 및 작용 기전을 바탕으로 Tasigna는 임산부에게 투여될 경우 태아에게 해를 끼칠 수 있습니다. 동물 생식 연구에서, nilotinib를 임신한 랫트와 토끼에게 기관 형성 기간 동안 투여한 결과, 랫트에서는 태아 사망/태아 영향(작은 신장 유두, 태아 부종 및 골격 변이)을 포함한 부작용이 발생했고, 토끼에서는 태아 흡수 증가 및 태아 골격 변이가 발생했습니다. 이는 각각 환자에게 권장 용량을 투여했을 때의 AUC의 약 2배 및 0.5배에 해당하는 모체 AUC에서 발생했습니다. 임산부에게 태아에 대한 잠재적 위험을 알려주십시오.
생식 가능성이 있는 여성에게는 치료 기간 동안 및 마지막 투여 후 14일 동안 효과적인 피임법을 사용하도록 조언하십시오 [특정 인구 집단에서의 사용(8.1, 8.3), 임상 약리학(12.1) 참조].
5.16
BCR-ABL 전사체 수준 모니터링
Tasigna를 중단한 환자의 BCR-ABL 전사체 수준 모니터링
FDA 승인을 받은 검사를 사용하여 BCR-ABL 전사체 수준을 모니터링하십시오. 이 검사는 최소 MR4.5(BCR-ABL/ABL ≤ 0.0032% IS)의 감도로 분자 반응 수준을 측정하도록 검증되었습니다. Tasigna 치료를 중단한 환자의 경우, BCR-ABL 전사체 수준을 1년 동안 매월 평가하고, 그 후 2년 동안 6주마다, 그 후 치료 중단 기간 동안 12주마다 평가하십시오 [임상 연구(14.3, 14.4), 용량 및 투여(2.2) 참조].
새로 진단된 환자는 주요 분자 반응[(MMR), MR3.0 또는 = BCR-ABL/ABL ≤ 0.1% IS에 해당]이 사라진 후 4주 이내에 Tasigna 치료를 재개해야 합니다.
이마티닙을 포함한 이전 치료에 내성이 있거나 내약성이 없는 환자는 MMR이 사라진 후 또는 MR4.0이 확인된 후(MR4.0이 사라진 것을 나타내는 최소 4주 간격으로 실시된 두 번의 연속 측정, = BCR-ABL/ABL ≤ 0.01% IS에 해당) 4주 이내에 Tasigna 치료를 재개해야 합니다.
치료 재개 후 3개월 동안 MMR을 달성하지 못한 환자의 경우, BCR-ABL 키나아제 도메인 돌연변이 검사를 실시해야 합니다.
분자 반응이 사라진 후 치료를 재개한 환자의 BCR-ABL 전사체 수준 모니터링
분자 반응 정량화가 사라진 이유로 Tasigna 치료를 재개한 환자의 경우, 주요 분자 반응이 재확립될 때까지 4주마다 CBC 및 BCR-ABL 전사체를 모니터링하고, 그 후 12주마다 모니터링하십시오.
6 부작용
다음 임상적으로 중요한 유해 반응은 Tasigna와 함께 발생할 수 있으며, 라벨의 다른 섹션에서 자세히 설명됩니다.
- 골수억제 [경고 및 주의 사항 (5.1) 참조]
- QT 연장 [경고, 경고 및 주의 사항 (5.2) 참조]
- 돌연사 [경고, 경고 및 주의 사항 (5.3) 참조]
- 심장 및 동맥 혈관 폐쇄성 사건 [경고 및 주의 사항 (5.4) 참조]
- 췌장염 및 혈청 리파아제 상승 [경고 및 주의 사항 (5.5) 참조]
- 간 독성 [경고 및 주의 사항 (5.6) 참조]
- 전해질 이상 [경고, 경고 및 주의 사항 (5.7) 참조]
- 출혈 [경고 및 주의 사항 (5.9) 참조]
- 체액 저류 [경고 및 주의 사항 (5.13) 참조]
6.1
임상 시험 경험
임상 시험은 매우 다양한 조건에서 수행되므로, 약물의 임상 시험에서 관찰된 유해 반응 발생률은 다른 약물의 임상 시험에서 관찰된 발생률과 직접 비교할 수 없으며, 실제로 관찰된 발생률을 반영하지 않을 수 있습니다.
새로 진단된 Ph+ CML-CP가 있는 성인 환자
아래 데이터는 권장 용량인 1일 2회 300mg으로 치료받은 만성기 새로 진단된 Ph+ CML 환자를 대상으로 한 무작위 임상 시험에서 Tasigna에 대한 노출을 반영합니다(n = 279). Tasigna 1일 2회 300mg 그룹의 치료 중앙값은 61개월(범위, 0.1~71개월)이었습니다. Tasigna 1일 2회 300mg 그룹의 중앙 실제 용량 강도는 593mg/일이었습니다.
가장 흔한(10% 초과) 비혈액학적 유해 약물 반응은 발진, 가려움증, 두통, 메스꺼움, 피로, 탈모, 근육통 및 상복부 통증이었습니다. 변비, 설사, 건조한 피부, 근육 경련, 관절통, 복통, 말초 부종, 구토 및 무력증은 덜 흔하게(10% 이하 및 5% 초과) 관찰되었으며, 경증에서 중등도의 중증도였으며, 관리 가능했으며, 일반적으로 용량 감소가 필요하지 않았습니다.
기준선에서 QTcF가 60msec 초과하는 증가는 300mg 1일 2회 치료 그룹의 환자 1명(0.4%)에서 관찰되었습니다. 연구 약물 투여 중에 절대 QTcF가 500msec를 초과한 환자는 없었습니다.
가장 흔한 혈액학적 유해 약물 반응(모든 등급)은 골수억제를 포함하여 혈소판 감소증(18%), 호중구 감소증(15%) 및 빈혈(8%)이었습니다. 3/4등급 실험실 이상에 대해서는 표 9를 참조하십시오.
연구 약물과의 관계 여부에 관계없이 유해 반응으로 인한 중단은 환자의 10%에서 관찰되었습니다.
내성 또는 불내성 Ph+ CML-CP 및 CML-AP가 있는 성인 환자
단일군, 공개 라벨 다기관 임상 시험에서 이매티닙을 포함한 이전 치료 1회 이상에 내성이 있거나 불내성이 있는 Ph+ CML-CP 및 CML-AP 환자 총 458명(CML-CP = 321; CML-AP = 137)이 권장 용량인 1일 2회 400mg으로 치료받았습니다.
CML-CP 및 CML-AP 환자의 노출 중앙값은 각각 561일(범위, 1~1096) 및 264일(범위, 2~1160)이었습니다. CML-CP 및 CML-AP 환자의 중앙 용량 강도는 각각 789mg/일(범위, 151~1110) 및 780mg/일(범위, 150~1149)이었으며, 계획된 1일 2회 400mg 투여에 해당했습니다.
CML-CP 환자의 용량 중단 누적 기간 중앙값은 20일(범위, 1~345)이었고, CML-AP 환자의 용량 중단 기간 중앙값은 23일(범위, 1~234)이었습니다.
CML-CP 환자에서 가장 흔하게 보고된 비혈액학적 유해 약물 반응(10% 이상)은 발진, 가려움증, 메스꺼움, 피로, 두통, 변비, 설사, 구토 및 근육통이었습니다. 흔한 심각한 약물 관련 유해 반응(1% 이상 및 10% 미만)은 혈소판 감소증, 호중구 감소증 및 빈혈이었습니다.
CML-AP 환자에서 가장 흔하게 보고된 비혈액학적 유해 약물 반응(10% 이상)은 발진, 가려움증 및 피로였습니다. 흔한 심각한 유해 약물 반응(1% 이상 및 10% 미만)은 혈소판 감소증, 호중구 감소증, 발열성 호중구 감소증, 폐렴, 백혈구 감소증, 두개 내 출혈, 리파아제 상승 및 발열이었습니다.
돌연사 및 QT 연장이 보고되었습니다. 정상 상태에서 기준선에서 최대 평균 QTcF 변화는 10msec였습니다. 기준선에서 QTcF가 60msec 초과하는 증가는 환자의 4.1%에서 관찰되었고, QTcF가 500msec를 초과하는 것은 환자 4명(1% 미만)에서 관찰되었습니다[경고, 경고 및 주의 사항 (5.2, 5.3), 임상 약리학 (12.2) 참조].
유해 반응으로 인한 중단은 CML-CP 환자의 16%와 CML-AP 환자의 10%에서 관찰되었습니다.
가장 흔하게 보고된 유해 반응
표 7과 8은 연구 약물과의 관계 여부에 관계없이 비혈액학적 유해 반응(실험실 이상 제외)을 경험한 성인 환자의 비율을 보여줍니다. Tasigna를 1회 이상 투여받은 성인 환자의 10% 이상에서 보고된 유해 반응이 나열되어 있습니다.
| 약어: CML-CP, 만성 골수성 백혈병-만성기; Ph+, 필라델피아 염색체 양성. a실험실 이상 제외. bNCI 일반 용어 기준(CTC) 유해 사건, 버전 3.0. |
|||||
| 새로 진단된 Ph+ CML-CP가 있는 환자 | |||||
| Tasigna 300 mg 1일 2회 |
imatinib 400 mg 1일 1회 |
Tasigna 300 mg 1일 2회 |
imatinib 400 mg 1일 1회 |
||
| N = 279 | N = 280 | N = 279 | N = 280 | ||
| 신체계통 및 이상반응 | 모든 등급 (%) | CTC 등급b 3/4 (%) | |||
| 피부 및 피하 조직 장애 | 발진 | 38 | 19 | < 1 | 2 |
| 가려움증 | 21 | 7 | < 1 | 0 | |
| 탈모 | 13 | 7 | 0 | 0 | |
| 피부 건조 | 12 | 6 | 0 | 0 | |
| 위장 장애 | 오심 | 22 | 41 | 2 | 2 |
| 변비 | 20 | 8 | < 1 | 0 | |
| 설사 | 19 | 46 | 1 | 4 | |
| 구토 | 15 | 27 | < 1 | < 1 | |
| 상복부 통증 | 18 | 14 | 1 | < 1 | |
| 복통 | 15 | 12 | 2 | 0 | |
| 소화불량 | 10 | 12 | 0 | 0 | |
| 신경계 장애 | 두통 | 32 | 23 | 3 | < 1 |
| 현기증 | 12 | 11 | < 1 | < 1 | |
| 일반적인 장애 및 투여 부위 상태 | 피로 | 23 | 20 | 1 | 1 |
| 발열 | 14 | 13 | < 1 | 0 | |
| 쇠약 | 14 | 12 | < 1 | 0 | |
| 말초 부종 | 9 | 20 | < 1 | 0 | |
| 안면 부종 | < 1 | 14 | 0 | < 1 | |
| 근골격계 및 결합 조직 장애 | 근육통 | 19 | 19 | < 1 | < 1 |
| 관절통 | 22 | 17 | < 1 | < 1 | |
| 근육 경련 | 12 | 34 | 0 | 1 | |
| 사지 통증 | 15 | 16 | < 1 | < 1 | |
| 요통 | 19 | 17 | 1 | 1 | |
| 호흡기, 흉곽 및 종격 장애 | 기침 | 17 | 13 | 0 | 0 |
| 구강인두 통증 | 12 | 6 | 0 | 0 | |
| 호흡 곤란 | 11 | 6 | 2 | < 1 | |
| 감염 및 기생충 감염 | 비인두염 | 27 | 21 | 0 | 0 |
| 상기도 감염 | 17 | 14 | < 1 | 0 | |
| 인플루엔자 | 13 | 9 | 0 | 0 | |
| 위장염 | 7 | 10 | 0 | < 1 | |
| 안과 질환 | 안검 부종 | 1 | 19 | 0 | < 1 |
| 안와 주위 부종 | < 1 | 15 | 0 | 0 | |
| 정신 장애 | 불면증 | 11 | 9 | 0 | 0 |
| 혈관 장애 | 고혈압 | 10 | 4 | 1 | < 1 |
| 약어: CML-AP, 만성 골수성 백혈병 – 가속기 상; CML-CP, 만성 골수성 백혈병 – 만성기; Ph+, 필라델피아 염색체 양성. a실험실 이상 제외. bNCI 부작용에 대한 일반 용어 기준, 버전 3.0. c식욕 부진이라는 선호 용어도 포함됩니다. |
|||||
| 신체계 및 이상 반응 | CML-CP | CML-AP | |||
| N = 321 | N = 137 | ||||
| 모든 등급 (%) | CTC 등급b 3/4 (%) | 모든 등급 (%) | CTC 등급b 3/4 (%) | ||
| 피부 및 피하 조직 장애 | 발진 | 36 | 2 | 29 | 0 |
| 가려움증 | 32 | < 1 | 20 | 0 | |
| 야간 발한 | 12 | < 1 | 27 | 0 | |
| 탈모 | 11 | 0 | 12 | 0 | |
| 위장 장애 | 메스꺼움 | 37 | 1 | 22 | < 1 |
| 변비 | 26 | < 1 | 19 | 0 | |
| 설사 | 28 | 3 | 24 | 2 | |
| 구토 | 29 | < 1 | 13 | 0 | |
| 복통 | 15 | 2 | 16 | 3 | |
| 상복부 통증 | 14 | < 1 | 12 | < 1 | |
| 소화 불량 | 10 | < 1 | 4 | 0 | |
| 신경계 장애 | 두통 | 35 | 2 | 20 | 1 |
| 일반적인 장애 및 투여 부위 상태 | 피로 | 32 | 3 | 23 | < 1 |
| 발열 | 22 | < 1 | 28 | 2 | |
| 무력증 | 16 | 0 | 14 | 1 | |
| 말초 부종 | 15 | < 1 | 12 | 0 | |
| 근골격계 및 결합 조직 장애 | 근육통 | 19 | 2 | 16 | < 1 |
| 관절통 | 26 | 2 | 16 | 0 | |
| 근육 경련 | 13 | < 1 | 15 | 0 | |
| 뼈 통증 | 14 | < 1 | 15 | 2 | |
| 사지 통증 | 20 | 2 | 18 | 1 | |
| 등 통증 | 17 | 2 | 15 | < 1 | |
| 근골격계 통증 | 11 | < 1 | 12 | 1 | |
| 호흡기, 흉곽 및 종격 장애 | 기침 | 27 | < 1 | 18 | 0 |
| 호흡 곤란 | 15 | 2 | 9 | 2 | |
| 구강인두 통증 | 11 | 0 | 7 | 0 | |
| 감염 및 기생충 감염 | 비인두염 | 24 | < 1 | 15 | 0 |
| 상기도 감염 | 12 | 0 | 10 | 0 | |
| 신진대사 및 영양 장애 | 식욕 감소c | 15 | < 1 | 17 | < 1 |
| 정신 장애 | 불면증 | 12 | 1 | 7 | 0 |
| 혈관 장애 | 고혈압 | 10 | 2 | 11 | < 1 |
실험실 이상
표 9는 Tasigna를 최소 1회 이상 투여받은 성인 환자에서 치료로 인해 발생한 3/4등급 실험실 이상을 경험한 환자의 비율을 보여줍니다.
| 약어: ALT, 알라닌 아미노 전이효소; AST, 아스파르트산 아미노 전이효소; CML-AP, 만성 골수성 백혈병 – 가속기; CML-CP, 만성 골수성 백혈병 – 만성기; Ph+, 필라델피아 염색체 양성. *NCI 부작용 공통 용어 기준, 버전 3.0. 1CML-CP: 혈소판 감소증: 12%는 3등급, 18%는 4등급. 2CML-CP: 호중구 감소증: 16%는 3등급, 15%는 4등급. 3CML-AP: 혈소판 감소증: 11%는 3등급, 32%는 4등급. 4CML-AP: 호중구 감소증: 16%는 3등급, 26%는 4등급. |
||||
| 환자 집단 | ||||
| 새로 진단된 성인 Ph+ CML-CP | 내성 또는 불내성 성인 Ph+ | |||
| CML-CP | CML-AP | |||
| Tasigna 300 mg 1일 2회 N = 279 (%) |
이마티닙 400 mg 1일 1회 N = 280 (%) |
Tasigna 400 mg 1일 2회 N = 321 (%) |
Tasigna 400 mg 1일 2회 N = 137 (%) |
|
| 혈액학적 매개변수 | ||||
| 혈소판 감소증 | 10 | 9 | 301 | 423 |
| 호중구 감소증 | 12 | 22 | 312 | 424 |
| 빈혈 | 4 | 6 | 11 | 27 |
| 생화학적 매개변수 | ||||
| 리파아제 상승 | 9 | 4 | 18 | 18 |
| 고혈당증 | 7 | < 1 | 12 | 6 |
| 저인산혈증 | 8 | 10 | 17 | 15 |
| 빌리루빈(총) 상승 | 4 | < 1 | 7 | 9 |
| SGPT(ALT) 상승 | 4 | 3 | 4 | 4 |
| 고칼륨혈증 | 2 | 1 | 6 | 4 |
| 저나트륨혈증 | 1 | < 1 | 7 | 7 |
| 저칼륨혈증 | < 1 | 2 | 2 | 9 |
| SGOT(AST) 상승 | 1 | 1 | 3 | 2 |
총 콜레스테롤 상승(모든 등급)은 Tasigna 300mg 1일 2회 투여군에서 28%, imatinib 투여군에서 4% 발생했습니다. 중성지방 상승(모든 등급)은 Tasigna 투여군에서 12%, imatinib 투여군에서 8%의 환자에게 발생했습니다. 고혈당증(모든 등급)은 Tasigna 투여군에서 50%, imatinib 투여군에서 31%의 환자에게 발생했습니다.
가장 흔한 생화학 검사실 이상(모든 등급)은 알라닌 아미노트랜스퍼라제 증가(72%), 혈액 빌리루빈 증가(59%), 아스파르테이트 아미노트랜스퍼라제 증가(47%), 리파아제 증가(28%), 혈당 증가(50%), 혈중 콜레스테롤 증가(28%), 혈중 중성지방 증가(12%)였습니다.
지속적인 분자 반응(MR4.5)을 달성한 Ph+ CML-CP 환자에서 치료 중단
지속적인 분자 반응(MR4.5)을 달성한 후 Tasigna 치료를 중단한 적격 환자의 경우, 표 10에 나타낸 바와 같이 치료 중단 후 첫 해에 근골격계 증상(예: 근육통, 사지 통증, 관절통, 뼈 통증, 척추 통증 또는 근골격계 통증)이 치료 중단 전보다 더 자주 보고되었습니다. 새로운 근골격계 증상의 발생률은 치료 중단 후 2년째에 일반적으로 감소했습니다.
TFR 단계 동안 근골격계 증상이 발생한 새로 진단된 집단에서 23/53(43%)은 TFR 종료일 또는 데이터 마감일까지 해결되지 않았습니다. imatinib로 이전에 치료받은 집단에서 TFR 단계 동안 근골격계 사건이 발생한 경우 32/57(56%)은 데이터 마감일까지 해결되지 않았습니다.
근골격계 증상의 발생률은 Tasigna 재치료 단계에 진입한 환자에서 감소했으며, 새로 진단된 집단에서는 11/88(13%), imatinib로 이전에 치료받은 집단에서는 14/56(25%)였습니다. Tasigna 재치료 단계에서 관찰된 다른 이상 반응은 새로 진단된 Ph+ CML-CP 환자, 내성 또는 불내성 Ph+ CML-CP 및 CML-AP 환자에서 Tasigna 사용 중에 관찰된 것과 유사했습니다.
| 약어: CML-CP, 만성 골수성 백혈병-만성기; Ph+, 필라델피아 염색체 양성; TFR, 치료 중단 없는 완화. | |||||||||||
| 모든 TFR 환자의 전체 TFR 기간 | 48주 이상 TFR을 받은 환자 하위 집단에서 시간 간격별로 | ||||||||||
| Ph+ CML-CP 환자 |
N |
TFR에서 중앙 추적 기간 | 근골격계 증상이 있는 환자 |
N |
Tasigna 중단 전 1년 |
Tasigna 중단 후 1st년 |
Tasigna 중단 후 2nd년 |
||||
| 모든 등급 | 3/4등급 | 모든 등급 | 3/4등급 | 모든 등급 | 3/4등급 | 모든 등급 | 3/4등급 | ||||
| 새로 진단됨 |
190 |
76주 |
28% |
1% |
100 |
17% |
0% |
34% |
2% |
9% |
0% |
| 이전에 imatinib로 치료받음 |
126 |
99주 |
45% |
2% |
73 |
14% |
0% |
48% |
3% |
15% |
1% |
임상 시험에서 얻은 추가 데이터
다음 부작용은 Tasigna 임상 연구에서 권장 용량으로 치료받은 성인 환자에게 보고되었습니다. 이러한 부작용은 빈도 순으로 분류되며, 가장 빈번한 것부터 다음 규칙을 사용하여 나열됩니다. 흔함(1% 이상 및 10% 미만), 드물게(0.1% 이상 및 1% 미만), 빈도 불명(단일 사례). 표 7 및 8에 포함되지 않은 매우 흔한(10% 이상) 실험실 이상 또한 보고되었습니다. 이러한 부작용은 임상적 관련성을 기반으로 하며 각 범주 내에서 심각도가 감소하는 순서대로 나열되며, 다음 2개의 임상 연구에서 얻은 데이터를 기반으로 합니다.
1. 새로 진단된 Ph+ CML-CP 성인 환자 60개월 분석 및,
2. 내성 또는 불내성 Ph+ CML-CP 및 CMP-AP 성인 환자 24개월 분석.
감염 및 기생충 감염: 흔함: 모낭염. 드물게: 폐렴, 기관지염, 요로 감염, 칸디다증(구강 칸디다증 포함). 빈도 불명: B형 간염 재활성화, 패혈증, 피하 농양, 항문 농양, 종기, 무좀.
양성, 악성 및 불명확한 신생물: 흔함: 피부 유두종. 빈도 불명: 구강 유두종, 단백질혈증.
혈액 및 림프계 장애: 흔함: 백혈구 감소증, 호산구 증가증, 발열성 호중구 감소증, 범혈구 감소증, 림프구 감소증. 빈도 불명: 혈소판 증가증, 백혈구 증가증.
면역 체계 장애: 빈도 불명: 과민 반응.
내분비 장애: 드물게: 갑상선 기능 항진증, 갑상선 기능 저하증. 빈도 불명: 이차성 부갑상선 기능 항진증, 갑상선염.
대사 및 영양 장애: 매우 흔함: 저인산혈증. 흔함: 전해질 불균형(저마그네슘혈증, 고칼륨혈증, 저칼륨혈증, 저나트륨혈증, 저칼슘혈증, 고칼슘혈증, 고인산혈증 포함), 당뇨병, 고혈당증, 고콜레스테롤혈증, 고지혈증, 고중성지방혈증. 드물게: 통풍, 탈수, 식욕 증가. 빈도 불명: 고요산혈증, 저혈당증.
정신 장애: 흔함: 우울증, 불안. 빈도 불명: 방향 감각 상실, 혼돈 상태, 기억 상실, 불쾌감.
신경계 장애: 흔함: 말초 신경병증, 감각 저하, 감각 이상. 드물게: 두개 내 출혈, 허혈성 뇌졸중, 일과성 허혈 발작, 뇌경색, 편두통, 의식 상실(실신 포함), 떨림, 주의력 장애, 과민증, 안면 마비. 빈도 불명: 기저 동맥 협착증, 뇌 부종, 시신경염, 졸림, 이상 감각, 불안한 다리 증후군.
안과 질환: 흔함: 안구 출혈, 안구 가려움증, 결막염, 안구 건조증(안구 건조증 포함). 드물게: 시력 장애, 시력 흐림, 시력 감소, 광시증, 충혈(공막, 결막, 안구), 안구 자극, 결막 출혈. 빈도 불명: 유두 부종, 복시, 광공포증, 안구 부종, 눈꺼풀염, 안구 통증, 맥락망막병증, 알레르기성 결막염, 안구 표면 질환.
귀 및 미로 장애: 흔함: 현기증. 빈도 불명: 청력 저하, 귀 통증, 이명.
심장 질환: 흔함: 협심증, 부정맥(방실 블록, 심방 세동, 조기 박동, 심방 세동, 빈맥, 서맥 포함), 두근거림, 심전도 QT 연장. 드물게: 심부전, 심근 경색, 관상 동맥 질환, 심장잡음, 관상 동맥 협착증, 심근 허혈, 심낭 삼출, 청색증. 빈도 불명: 심실 기능 장애, 심낭염, 박출량 감소.
혈관 장애: 흔함: 홍조. 드물게: 고혈압 위기, 말초 동맥 폐쇄 질환, 간헐적 파행, 사지 동맥 협착증, 혈종, 동맥 경화증. 빈도 불명: 출혈성 쇼크, 저혈압, 혈전증, 말초 동맥 협착증.
호흡기, 흉곽 및 종격동 장애: 흔함: 운동 시 호흡 곤란, 코피, 목소리 변화. 드물게: 폐 부종, 흉막 삼출, 간질성 폐 질환, 흉막 통증, 흉막염, 인두 후두 통증, 인후 자극. 빈도 불명: 폐 고혈압, 천명.
위장관 장애: 흔함: 췌장염, 복통, 복부 팽만감, 미각 이상, 팽만감. 드물게: 위장관 출혈, 흑색 변, 구강 궤양, 위식도 역류, 구내염, 식도 통증, 구강 건조증, 위염, 치아 민감성. 빈도 불명: 위장관 궤양 천공, 복막 후 출혈, 토혈, 위궤양, 궤양성 식도염, 아탈, 장염, 치질, 탈장, 직장 출혈, 치은염.
간담도계 장애: 매우 흔함: 고빌리루빈혈증. 흔함: 간 기능 이상. 드물게: 간 독성, 독성 간염, 황달. 빈도 불명: 담즙 정체, 간 비대.
피부 및 피하 조직 장애: 흔함: 습진, 두드러기, 홍반, 다한증, 타박상, 여드름, 피부염(알레르기성, 박탈성 및 여드름성 포함). 드물게: 박탈성 발진, 약물 발진, 피부 통증, 멍. 빈도 불명: 건선, 다형 홍반, 결절 홍반, 피부 궤양, 손바닥-발바닥 적색 발진 증후군, 자반, 광과민성, 물집, 피부낭, 피지선 증식, 피부 위축, 피부 변색, 피부 박리, 피부 색소 침착, 피부 비대, 각화증.
근골격계 및 결합 조직 장애: 흔함: 뼈 통증, 근골격계 흉통, 근골격계 통증, 요통, 목 통증, 옆구리 통증, 근력 저하. 드물게: 근골격계 경직, 관절 부종. 빈도 불명: 관절염.
신장 및 요로 장애: 흔함: 빈뇨. 드물게: 배뇨 곤란, 급박뇨, 야뇨증. 빈도 불명: 신부전, 혈뇨, 요실금, 색뇨.
생식기 및 유방 장애: 드물게: 유방 통증, 여성형 유방, 발기 부전. 빈도 불명: 유방 경화, 월경 과다, 유두 부종.
일반적인 장애 및 투여 부위 상태: 흔함: 발열, 흉통(비심장성 흉통 포함), 통증, 흉부 불편감, 권태감. 흔하지 않음: 중력 부종, 독감 유사 증상, 오한, 체온 변화 감지(열감, 추위 감 포함). 빈도 불명: 국소 부종.
검사: 매우 흔함: 알라닌 아미노 전이효소 증가, 아스파르트산 아미노 전이효소 증가, 리파아제 증가, 지질 단백질 콜레스테롤(매우 저밀도 및 고밀도 포함) 증가, 총 콜레스테롤 증가, 혈중 트리글리세라이드 증가. 흔함: 헤모글로빈 감소, 혈중 아밀라아제 증가, 감마-글루타밀 전이효소 증가, 혈중 크레아틴 키나아제 증가, 혈중 알칼리성 포스파타아제 증가, 체중 감소, 체중 증가, 글로불린 감소. 흔하지 않음: 혈중 젖산 탈수소효소 증가, 혈중 요소 질소 증가. 빈도 불명: 트로포닌 증가, 혈중 비결합형 빌리루빈 증가, 인슐린 C-펩타이드 감소, 혈중 부갑상선 호르몬 증가.
새로 진단된 Ph+ CML-CP 또는 내성 또는 불내성 Ph+ CML-CP가 있는 소아 환자
아래 데이터는 2세에서 18세 미만의 새로 진단된 Ph+ CML-CP 또는 이마티닙/다사티닙 내성 또는 불내성 Ph+ CML-CP가 있는 소아 환자에서 실시된 두 연구에서 타시그나에 대한 노출을 반영하며, 권장 용량인 230 mg/m2 1일 2회 투여(n = 69) [임상 연구(14.5) 참조]. 타시그나 치료 중앙값은 39.6개월(범위, 0.7~63.5개월)이었습니다. 중앙값 실제 용량 강도는 427.7 mg/m2/일(범위 149.1~492.8 mg/m2/일)이었고, 중앙값 상대 용량 강도는 93%(범위, 32.4~107.1%)였습니다. 39명의 환자(57%)가 90%를 초과하는 상대 용량 강도를 보였습니다.
Ph+ CML-CP가 있는 소아 환자에서 가장 흔한(20% 초과) 비혈액학적 유해 반응은 고빌리루빈혈증, 두통, 알라닌 아미노 전이효소 증가, 발진, 발열, 오심, 아스파르트산 아미노 전이효소 증가, 사지 통증, 상기도 감염, 구토, 설사 및 비인두염이었습니다. 가장 흔한(5% 초과) 3/4등급 비혈액학적 유해 반응은 고빌리루빈혈증, 발진, 알라닌 아미노 전이효소 증가 및 호중구 감소증이었습니다.
고빌리루빈혈증(3/4등급: 16%) 및 트랜스아미나아제 상승(AST 3/4등급: 2.9%, ALT 3/4등급: 10%)의 실험실 이상은 성인 환자보다 더 높은 빈도로 보고되었습니다.
가장 흔한 혈액학적 실험실 이상(모든 등급의 환자 중 30% 이상)은 백혈구 총 수(54%), 혈소판 수(44%), 절대 호중구 수(44%), 헤모글로빈(38%) 및 절대 림프구 수(36%) 감소였습니다.
유해 반응으로 인한 연구 치료 중단은 15명의 환자(22%)에서 발생했습니다. 중단으로 이어진 가장 흔한 유해 반응은 고빌리루빈혈증(9%) 및 발진(6%)이었습니다.
기준선에서 QTcF가 30msec 이상 증가한 것은 19명의 환자(28%)에서 관찰되었습니다. 어떤 환자도 절대 QTcF가 500msec를 초과하거나 기준선에서 QTcF가 60msec 이상 증가하지 않았습니다.
소아 인구에서의 성장 지연
새로 진단된 또는 내성 Ph+ CML-CP가 있는 58명의 소아 환자를 대상으로 한 다기관, 공개, 단일군 연구에서 타시그나로 치료한 환자의 중앙값 노출 기간이 56.7개월인 경우, 키와 관련된 성장 및 성장 지연과 관련된 유해 반응이 3명의 환자(5%)에서 보고되었습니다. 유해 반응에는 2명의 청소년 환자에서 성장 지연과 나머지 환자(연령 범주: 아동)에서 성장 호르몬 결핍과 저신장이 포함됩니다. 58명의 소아 환자 중 5명(9%)이 기준선에서 두 개의 주요 백분위수 선을 넘었고 3명(5%)이 기준선에서 세 개의 주요 백분위수 선을 넘었습니다(백분위수 선: 5th, 10th, 25th, 50th, 75th, 90th, 및 95th). 타시그나 치료를 받는 소아 환자의 성장을 면밀히 모니터링하는 것이 좋습니다 [경고 및 주의 사항(5.14) 참조].
6.2
시판 후 경험
다음 유해 반응은 타시그나의 시판 후 사용 중에 확인되었습니다. 이러한 반응은 불확실한 규모의 모집단에서 자발적으로 보고되기 때문에, 빈도를 신뢰할 수 있게 추정하거나 약물 노출과의 인과 관계를 확립하는 것이 항상 가능한 것은 아닙니다.
혈액 및 림프계 장애: 혈전성 미세 혈관 병증
신경계 장애: 안면 마비
근골격계 및 결합 조직 장애: 골괴사
7 약물 상호작용
7.1
타시그나에 대한 다른 약물의 영향
강력한 CYP3A 억제제
강력한 CYP3A 억제제와의 병용 투여는 타시그나 단독 투여에 비해 닐로티닙 농도를 증가시켰습니다 [임상 약리학 (12.3) 참조]. 이는 타시그나 독성의 위험을 증가시킬 수 있습니다. 타시그나와 강력한 CYP3A 억제제의 병용 투여는 피하십시오. 환자에게 강력한 CYP3A4 억제제를 병용 투여해야 하는 경우 타시그나 용량을 감소시키십시오 [용량 및 투여 (2.8) 참조].
강력한 CYP3A 유도제
강력한 CYP3A 유도제와의 병용 투여는 타시그나 단독 투여에 비해 닐로티닙 농도를 감소시켰습니다 [임상 약리학 (12.3) 참조]. 이는 타시그나 효능을 감소시킬 수 있습니다. 타시그나와 강력한 CYP3A 유도제의 병용 투여는 피하십시오.
프로톤 펌프 억제제
프로톤 펌프 억제제 (PPI)와의 병용 투여는 타시그나 단독 투여에 비해 닐로티닙 농도를 감소시켰습니다 [임상 약리학 (12.3) 참조]. 이는 타시그나 효능을 감소시킬 수 있습니다. 타시그나와 PPI의 병용 투여는 피하십시오. PPI 대신 타시그나 투여 약 10시간 전 또는 약 2시간 후에 H2 차단제를 사용하거나 타시그나 투여 약 2시간 전 또는 약 2시간 후에 제산제를 사용하십시오.
7.2
QT 간격을 연장하는 약물
항부정맥제와 같이 QT 간격을 연장할 수 있는 약물과 타시그나를 병용 투여하지 마십시오 [경고, 용량 및 투여 (2.4), 경고 및 주의 사항 (5.2), 약물 상호 작용 (7.1), 임상 약리학 (12.2) 참조].
8 특정 집단에서의 사용
8.1
임신
위험 요약
동물 연구 결과 및 작용 기전을 기반으로, Tasigna는 임산부에게 투여될 경우 태아에게 해를 끼칠 수 있습니다 [임상 약리학 (12.1) 참조]. 약물 관련 위험을 알려주는 임산부에 대한 데이터는 없습니다. 동물 생식 연구에서, 기관 형성 과정 동안 임신한 랫트와 토끼에게 nilotinib를 투여한 결과, 태아 사망, 태아 영향 및 랫트와 토끼에서 태아 변이를 포함한 부작용이 발생했습니다. 이는 권장 용량으로 투여받은 환자의 노출량(AUC) 대비 각각 약 2배 및 0.5배의 모체 노출량에서 발생했습니다 [데이터 참조]. 임산부에게 태아에 대한 잠재적 위험을 알려주십시오.
지정된 모집단의 주요 선천적 기형 및 유산의 배경 위험은 알려져 있지 않습니다. 모든 임신에는 선천적 기형, 손실 또는 기타 부작용의 배경 위험이 있습니다. 미국 일반 인구의 경우, 임상적으로 인식된 임신에서 주요 선천적 기형 및 유산의 추정 배경 위험은 각각 2%에서 4% 및 15%에서 20%입니다.
데이터
동물 데이터
랫트와 토끼의 배아-태아 발달 연구에서, 임신한 동물에게 기관 형성 기간 동안 각각 최대 100 mg/kg/일 및 300 mg/kg/일의 nilotinib를 경구 투여했습니다.
랫트에서, nilotinib를 경구 투여한 결과, 30 mg/kg/일 이상의 용량에서 배아 사망/태아 영향이 나타났습니다. 30 mg/kg/일 이상에서, 전두골의 불완전 골화 및 변형된 흉골의 골격 변이가 관찰되었으며, 작은 신장 유두 및 태아 부종의 발생률이 증가했습니다. 100 mg/kg/일에서, nilotinib는 모체 독성(임신 기간 체중 감소, 임신 자궁 무게 감소, 순 체중 증가 감소 및 식사량 감소)과 관련이 있었으며, 태아에서 구개열 1건 및 창백한 피부 2건이 발생했습니다. 100 mg/kg/일에서 작은 신장 유두를 보이는 태아에서 요관 확장 1건이 관찰되었습니다. 100 mg/kg/일에서 앞발과 뒷발 지골의 골화되지 않음, 흉골 융합, 흉골 이분 골화 및 경추 척추의 불완전 골화와 같은 추가 변이가 관찰되었습니다.
토끼에서, nilotinib를 경구 투여한 결과, 300 mg/kg/일에서 암컷 2마리가 조기에 희생되었으며, 모체 독성 및 태아 흡수가 증가했습니다. 모체 독성이 있는 상태에서 이 용량에서 태아 골격 변이(설골의 불완전 골화, 굽은 설골, 과잉의 짧은 분리된 갈비뼈 및 비골, 전두골 근처 및 흉골 기둥에 추가 골화 부위가 존재)도 증가했습니다. 100 mg/kg/일에서 경미한 모체 독성이 나타났지만, 이 용량에서 생식 또는 배아-태아 영향은 없었습니다.
랫트에서 30 mg/kg/일 및 토끼에서 300 mg/kg/일의 경우, 모체 전신 노출(AUC)은 각각 72700 ng*hr/mL 및 17100 ng*hr/mL였으며, 이는 하루 2회 400 mg의 최고 권장 용량으로 투여받은 사람의 노출량의 약 2배 및 0.5배에 해당합니다.
임신한 랫트에게 기관 형성 기간 동안 및 수유 기간 동안 nilotinib를 투여한 결과, 모체 용량 60 mg/kg(즉, 360 mg/m2, 체표면적 기준으로 하루 2회 400 mg의 임상 용량의 약 0.7배)에서 임신 기간이 길어지고, 이유 시까지 새끼의 체중이 감소했으며, 성숙기에 도달한 새끼의 생식 지수가 감소하는 부작용이 나타났습니다. 모체 용량 20 mg/kg(즉, 120 mg/m2, 체표면적 기준으로 하루 2회 400 mg의 임상 용량의 약 0.25배)까지는 모체 동물이나 새끼에게 부작용이 나타나지 않았습니다.
8.2
수유
위험 요약
모유에서 nilotinib 또는 그 대사산물의 존재 또는 모유 수유 중인 아기 또는 모유 생산에 미치는 영향에 대한 데이터는 없습니다. 그러나 nilotinib는 수유 중인 랫트의 모유에 존재합니다. 모유 수유 중인 아기에게 심각한 부작용이 발생할 가능성이 있으므로, Tasigna 치료 중 및 마지막 투여 후 14일 동안은 모유 수유를 하지 않도록 여성에게 조언하십시오.
동물 데이터
수유 중인 랫트에게 [14C] nilotinib를 단일 20 mg/kg 투여한 후, 모유로 모체 약물 및 그 대사산물이 전달되는 것이 관찰되었습니다. AUC0-24h 또는 AUC0-INF 값을 기반으로 한 총 방사능의 모유 대 혈장 노출 비율은 약 2였습니다. 모유에서만 발견되는 nilotinib의 랫트 대사산물은 발견되지 않았습니다.
8.3
생식 능력이 있는 여성 및 남성
동물 연구를 기반으로, Tasigna는 임산부에게 투여될 경우 태아에게 해를 끼칠 수 있습니다 [특정 모집단에서의 사용 (8.1) 참조].
임신 검사
생식 능력이 있는 여성은 Tasigna 치료를 시작하기 전에 임신 검사를 받아야 합니다.
피임
여성
생식 능력이 있는 여성에게 Tasigna 치료 중 및 마지막 투여 후 14일 동안 효과적인 피임법을 사용하도록 조언하십시오.
불임
생식 능력이 있는 여성 또는 남성의 불임 위험은 사람에게 연구되지 않았습니다. 랫트와 토끼에서 실시한 연구에서, 수컷과 암컷의 생식력에 영향을 미치지 않았습니다 [비임상 독성학 (13.1) 참조].
8.4
소아 사용
Tasigna의 안전성 및 유효성은 신규 진단 및 내성 또는 불내성 Ph+ CML 만성기의 1세 이상 소아 환자에서 확립되었습니다 [임상 연구(14.5) 참조]. 2세 미만 소아 환자에 대한 데이터는 없습니다. 신규 진단 또는 내성 또는 불내성 Ph+ CML 만성기의 1세 이상 2세 미만 소아 환자에서 Tasigna의 사용은 이러한 적응증에 대한 2세에서 6세 소아 환자의 유효성에 의해 뒷받침됩니다. Tasigna의 안전성 및 유효성은 성인에서 적절하고 잘 통제된 단일군 연구의 유효성 증거를 기반으로 내성 또는 불내성 Ph+ CML 가속기의 1세 이상 소아 환자에서 확립되었습니다 [임상 연구(14.2) 참조]. 다음 단락에 설명된 두 가지 소아 연구의 안전성 데이터를 통해 확인되었습니다.
1세 이상 18세 미만 소아 환자에서 Tasigna의 사용은 두 가지 임상 시험의 증거에 의해 뒷받침됩니다 [임상 연구(14.5) 참조]. 신규 진단 Ph+ CML-CP가 있는 25명의 환자는 다음 연령 그룹에 속했습니다. 6명의 어린이(2세 이상 12세 미만)와 19명의 청소년(12세 이상 18세 미만). 내성 또는 불내성 Ph+ CML-CP가 있는 44명의 환자는 18명의 어린이(2세 이상 12세 미만)와 26명의 청소년(12세 이상 18세 미만)을 포함했습니다. 모든 소아 환자는 230mg/m2를 1일 2회 투여 받았으며, 가장 가까운 50mg 용량으로 반올림했습니다(최대 단일 용량 400mg). 두 가지 시험에서 다른 연령 하위 그룹 간에 유효성 또는 안전성의 차이가 관찰되지 않았습니다.
관찰된 이상 반응의 빈도, 유형 및 중증도는 일반적으로 성인에서 관찰된 것과 일치했지만, 성인보다 소아 환자에서 더 높은 빈도로 보고된 고빌리루빈혈증(3/4등급: 16%) 및 트랜스아미나제 상승(AST 3/4등급: 2.9%, ALT 3/4등급: 10%)의 실험실 이상을 제외했습니다 [이상 반응(6.1) 참조]. 소아 성장 및 발달의 경우, Tasigna로 치료받은 Ph+ CML-CP가 있는 소아 환자에서 성장 지연이 보고되었습니다 [경고 및 주의 사항(5.14), 이상 반응(6.1) 참조].
신규 진단 또는 내성 또는 불내성 Ph+ CML 만성기 및 가속기의 1세 미만 소아 환자에서 Tasigna의 안전성 및 유효성은 확립되지 않았습니다.
8.5
노인 사용
Tasigna의 임상 시험(신규 진단 Ph+ CML-CP 및 내성 또는 불내성 Ph+ CML-CP 및 CML-AP 환자)에서 환자의 약 12%와 30%가 각각 65세 이상이었습니다.
- 신규 진단 Ph+ CML-CP 환자: 65세 미만 환자와 65세 이상 환자 간에 주요 분자 반응에 차이가 없었습니다.
- 내성 또는 불내성 CML-CP 환자: 65세 미만 환자와 65세 이상 환자 간에 주요 세포 유전학적 반응률에 차이가 없었습니다.
- 내성 또는 불내성 CML-AP 환자: 혈액학적 반응률은 65세 미만 환자에서 44%였고 65세 이상 환자에서 29%였습니다.
65세 이상 환자에서 65세 미만 환자와 비교하여 안전성에 큰 차이가 관찰되지 않았습니다.
8.6
심장 질환
임상 시험에서 최근 심근 경색, 울혈성 심부전, 불안정 협심증 또는 임상적으로 유의미한 서맥을 포함하여 조절되지 않거나 심각한 심혈관 질환의 병력이 있는 환자는 제외되었습니다. 관련 심장 질환이 있는 환자의 경우 주의해야 합니다 [경고 및 주의 사항(5.2)의 경고 참조].
8.7
간 기능 저하
간 기능 저하가 있는 환자의 경우 Tasigna 용량을 줄이고 이러한 환자에서 QT 간격을 면밀히 모니터링해야 합니다 [용법 및 용량(2.7), 임상 약리학(12.3) 참조].
10 과다 복용
알코올 및 기타 약물과 함께 불특정 수의 Tasigna 캡슐을 섭취한 경우 닐로티닙 과량 복용이 보고되었습니다. 사건에는 호중구 감소증, 구토 및 졸음이 포함되었습니다. 과량 복용 시 환자를 관찰하고 적절한 지지 치료를 제공하십시오.
11 설명
Tasigna는 키나아제 억제제로 알려진 약물의 약리학적 계열에 속하는 닐로티닙을 함유하고 있습니다.
일수화염산염 일수화물 형태의 닐로티닙 약물 물질은 백색에서 약간 황색 또는 약간 녹색을 띤 황색 분말이며, 분자식과 분자량은 각각 C28H22F3N7O•HCl • H2O 및 584 g/mol입니다(무수 닐로티닙 염기의 해당 분자식과 분자량은 각각 C28H22F3N7O 및 529 g/mol입니다). 닐로티닙의 수용액에서 용해도는 pH가 증가함에 따라 감소합니다. 닐로티닙은 광학적으로 활성이 없습니다. pKa1은 2.1로 결정되었고, pKa2는 5.4로 추정되었습니다.
일수화염산염 일수화물의 닐로티닙의 화학적 명칭은 4-메틸-N-[3-(4-메틸-1H-이미다졸-1-일)-5-(트리플루오로메틸)페닐]-3-[[4-(3-피리디닐)-2-피리미디닐]아미노]-벤즈아미드, 일수화염산염, 일수화물입니다. 구조는 아래와 같습니다.
경구용 Tasigna(닐로티닙) 캡슐은 50mg, 150mg 또는 200mg의 무수 닐로티닙 염기를 함유하고 있으며(각각 55mg, 166mg 및 221mg의 일수화염산염 일수화물 닐로티닙에 해당), 다음과 같은 비활성 성분이 포함되어 있습니다. 이산화규소 콜로이드, 크로스포비돈, 유당 일수화물, 스테아린산 마그네슘, 폴록사머 188. 캡슐에는 젤라틴, 산화철(적색), 산화철(황색), 산화철(흑색) 및 이산화티타늄이 포함되어 있습니다.
12 임상약리학
12.1
작용 기전
Nilotinib는 BCR-ABL 키나아제 억제제입니다. Nilotinib는 ABL 단백질의 키나아제 도메인의 비활성 형태에 결합하여 안정화시킵니다. 시험관 내에서 Nilotinib는 Ph+ CML 환자에게서 유래한 마우스 백혈병 세포주와 인간 세포주의 BCR-ABL 매개 증식을 억제했습니다. 분석 조건에서 Nilotinib는 시험된 33개 돌연변이 중 32개에서 BCR-ABL 키나아제 돌연변이로 인한 이마티닙 내성을 극복할 수 있었습니다. Nilotinib는 다음 키나아제의 자가 인산화를 표시된 IC50 값에서 억제했습니다: BCR-ABL (20~60 nM), PDGFR (69 nM), c-KIT (210 nM), CSF-1R (125~250 nM), 및 DDR1 (3.7 nM).
12.2
약력학
임상 연구에서 효능에 대한 노출-반응 분석을 기반으로 약물 노출과 반응 가능성이 높아지는 사이의 관계가 관찰되었습니다. 안전성에 대한 노출-반응 분석을 기반으로 임상 연구에서 노출과 안전성 사건 가능성이 높아지는 사이의 관계가 관찰되었으며, 여기에는 총 빌리루빈 상승 발생률이 높아지는 것이 포함됩니다.
심장 전기 생리학
Tasigna는 농도 의존적인 QT 연장과 관련이 있습니다. 건강한 피험자에게 음식 없이 Tasigna 400mg을 1일 2회 투여한 경우 최대 평균 위약 조정 QTcF 변화는 10.4msec (90% CI: 2.85, 18.0)였습니다. 건강한 피험자에게 고지방 식사와 함께 Tasigna 800mg (최대 승인 권장 용량의 2배)을 단회 투여한 경우 최대 평균 위약 조정 QTcF 변화는 18.0msec (90% CI: 9.65, 25.8)였습니다. QT 연구에서 최고 혈장 농도는 단일군 연구에 등록된 환자에서 관찰된 농도와 비교하여 26% 낮거나 유사했습니다 [경고 및 주의 사항 (5.2), 이상 반응 (6.1)의 경고 문구 참조].
12.3
약동학
Nilotinib 노출은 1일 1회 또는 2회 투여 시 400mg 이상의 용량 수준에서 용량에 비례하지 않는 증가를 보이며 용량 의존적이었습니다. Tasigna 400mg을 1일 2회 투여받은 내성 또는 불내성 Ph+ CML이 있는 성인 환자의 경우 정상 상태 평균 (% CV) Cmax 및 AUC0-12h는 각각 2260 ng/mL (35%) 및 18000 ng∙h/mL (33%)였습니다. Tasigna 300mg을 1일 2회 투여받은 새로 진단된 Ph+ CML이 있는 성인 환자의 경우 정상 상태 평균 (% CV) Cmax 및 AUC0-12h는 각각 1540 ng/mL (48%) 및 13337 ng∙h/mL (46%)였습니다.
정상 상태는 8일째에 도달했습니다. 첫 번째 용량과 정상 상태 사이의 Nilotinib 혈청 노출 증가는 1일 투여의 경우 약 2배, 1일 2회 투여의 경우 3.8배였습니다. 평균 정상 상태 Nilotinib 골 농도와 최고 농도는 12개월 동안 변하지 않았습니다.
흡수
Nilotinib 캡슐의 상대적 생체 이용률은 경구 용액 (pH 1.2~1.3)과 비교하여 약 50%입니다. Nilotinib의 최고 농도는 경구 투여 후 3시간에 도달합니다. Nilotinib는 시험관 내에서 P-gp의 기질입니다.
Nilotinib의 중간 정상 상태 골 농도는 수술을 받지 않은 환자와 비교하여 위 전절제술을 받은 환자에서 53% 감소했습니다 [경고 및 주의 사항 (5.10) 참조].
음식의 영향
공복 상태와 비교하여 용량을 고지방 식사 후 30분에 투여한 경우 전신 노출 (AUC)이 82% 증가했습니다 (총 칼로리의 50%가 지방인 800~1000 칼로리 식사; 약: 단백질 150 칼로리, 탄수화물 250 칼로리, 지방 500~600 칼로리).
Nilotinib 200mg 캡슐 2개를 각각 사과 소스 1티스푼에 분산시켜 15분 이내에 투여한 단회 투여는 Nilotinib 200mg 정제 2개를 단회 투여한 것과 생체 이용률이 동등한 것으로 나타났습니다.
분포
Nilotinib의 혈액-혈청 비율은 0.68입니다. 혈청 단백질 결합은 약 98%입니다.
배설
방사성 표지된 Nilotinib를 단회 투여한 후 투여 용량의 90% 이상이 7일 이내에 배설되었습니다: 용량의 93%가 대변으로 배설되었습니다. 모 약물은 용량의 69%를 차지했습니다.
특정 인구 집단
연령, 성별, 인종/민족 또는 체중은 Nilotinib의 약동학에 유의미한 영향을 미치지 않았습니다. 신장애가 Nilotinib 약동학에 미치는 영향은 알려져 있지 않습니다.
소아 환자
승인된 권장 소아 용량의 Nilotinib를 투여한 후 Nilotinib의 정상 상태 노출은 1일 2회 400mg으로 치료받은 성인 환자의 2배 이내였습니다. 정상 상태 Cmin은 모든 연령대 (2세 이상 18세 미만 소아 환자), 질환 (새로 진단된 및 내성 또는 불내성 Ph+ CML 환자) 및 연구에서 비슷했습니다.
체표면적은 Nilotinib 청소율과 상관 관계가 있었으며 소아와 성인의 PK 차이에 대한 주요 요인이었습니다.
간 기능 장애 환자
Tasigna 200mg (최대 승인 권장 용량의 0.5배)을 단회 투여한 후 Nilotinib의 평균 AUC는 정상 간 기능이 있는 피험자와 비교하여 경증 (Child-Pugh 등급 A), 중등도 (Child-Pugh 등급 B) 및 중증 (Child-Pugh 등급 C) 간 기능 장애가 있는 피험자에서 각각 1.4배, 1.4배 및 1.6배 증가했습니다.
약물 상호 작용 연구
임상 연구
강력한 CYP3A 억제제: 케토코나졸(강력한 CYP3A 억제제) 400mg을 1일 1회 6일 동안 병용 투여하면 닐로티닙 AUC가 약 3배 증가했습니다. 이중 강도 자몽 주스를 한 번 동시에 섭취하면 닐로티닙 AUC가 1.3배 증가했습니다.
강력한 CYP3A 유도제: 리팜핀(강력한 CYP3A 유도제) 600mg을 1일 1회 12일 동안 병용 투여하면 닐로티닙 AUC가 약 80% 감소했습니다.
양성자 펌프 억제제(PPI): Tasigna는 pH 의존적 수성 용해도를 나타냅니다. 에소메프라졸(PPI)을 40mg 1일 1회 다중 투여하면 닐로티닙 AUC가 34% 감소했습니다. Tasigna 400mg 단일 용량을 파모티딘(H2 차단제) 투여 후 10시간 및 2시간 전에 투여하거나, 제산제(예: 수산화알루미늄, 수산화마그네슘, 시메티콘) 투여 후 2시간 및 2시간 전에 투여했을 때 닐로티닙 약동학에 유의미한 변화가 관찰되지 않았습니다.
중등도 CYP3A 억제제: 닐로티닙 400mg을 1일 2회 이마티닙(중등도 CYP3A 억제제) 400mg을 1일 1회 또는 1일 2회 병용 투여한 후 닐로티닙의 AUC는 30%~50% 증가했고 이마티닙의 AUC는 약 20% 증가했습니다.
CYP3A4 기질: Tasigna를 다중 투여하면 경구 미다졸람(CYP3A4 기질)의 전신 노출이 2.6배 증가했습니다.
CYP2C9 기질: Tasigna를 단일 투여하면 와파린(CYP2C9 기질)의 약동학 및 약력학에 변화가 없었습니다.
체외 연구에서 약물 상호 작용 가능성이 임상적으로 추가 평가되지 않은 경우
CYP 기질: 닐로티닙은 CYP2C8, CYP2D6의 경쟁적 억제제이며 CYP2B6 및 CYP2C8의 유도제입니다.
수송체 기질: 닐로티닙은 UGT1A1 및 P-gp의 억제제입니다.
12.5
약물 유전체학
Tasigna는 빌리루빈 수치를 증가시킬 수 있습니다. UGT1A1의 (TA)7/(TA)7 유전형은 (TA)6/(TA)6 및 (TA)6/(TA)7 유전형에 비해 고빌리루빈혈 위험이 통계적으로 유의미하게 증가하는 것과 관련이 있었습니다. 그러나 빌리루빈의 가장 큰 증가는 (TA)7/(TA)7 유전형(UGT1A1*28) 환자에서 관찰되었습니다. [경고 및 주의 사항(5.6) 참조].
13 비임상 독성학
13.1
Carcinogenesis, Mutagenesis, Impairment of Fertility
2년간의 발암성 연구가 5, 15, 40 mg/kg/day 용량의 nilotinib을 경구 투여한 랫트에서 수행되었습니다. 가장 높은 용량으로 시험된 동물의 노출은 nilotinib 400mg을 1일 2회 투여했을 때 사람의 노출량(AUC 기준)의 약 2~3배였습니다. 이 연구는 발암성 결과에 대해 음성이었습니다. 발암성 전환에 대한 민감성을 높이도록 유전적으로 변형된 모델인 Tg.rasH2 마우스에서 nilotinib을 30, 100, 300mg/kg/day 용량으로 경구 투여하여 26주간의 발암성 연구를 수행했습니다. Nilotinib은 300mg/kg/day 용량에서 암컷의 유두종 발생률과 수컷의 유두종 및 유두종과 암종의 조합 발생률을 통계적으로 유의미하게 증가시켰습니다. 피부 신생물 병변에 대한 무관찰 부작용 수준(NOAEL)은 100mg/kg/day였습니다.
Nilotinib은 박테리아 돌연변이(Ames) 분석에서 돌연변이를 일으키지 않았고, 인간 림프구의 염색체 이상 분석에서 염색체 이상을 유발하지 않았으며, L5178Y 마우스 림프종 세포에서 DNA 손상(혜성 분석)을 유도하지 않았으며, 최대 2000mg/kg/dose의 용량으로 두 번 경구 투여한 생체 내 랫트 골수 소핵 분석에서 염색체 이상을 유발하지 않았습니다.
랫트에서 최대 180mg/kg(400mg을 1일 2회 투여했을 때 환자의 AUC의 수컷은 약 4~7배, 암컷은 약 4~7배) 또는 토끼에서 300mg/kg(400mg을 1일 2회 투여했을 때 환자의 AUC의 약 절반)까지의 용량에서 수컷 또는 암컷 랫트 및 암컷 토끼의 교미 또는 생식력에 미치는 영향은 없었습니다. Tasigna가 사람의 생식력에 미치는 영향은 알려져 있지 않습니다. 수컷과 암컷 랫트에게 교배 전 및 교배 기간 동안 nilotinib을 20~180mg/kg/day(400mg을 1일 2회 투여했을 때 환자의 AUC의 약 1~6.6배)의 경구 용량으로 투여하고 교배시킨 후 임신한 랫트에게 임신 6일까지 계속해서 투여한 연구에서 nilotinib은 모든 용량에서 착상 후 손실 및 초기 재흡수를 증가시켰고 생존 태아 수와 새끼 수를 감소시켰습니다.
14 임상 연구
14.1
Adult Newly Diagnosed Ph+ CML-CP
ENESTnd(Evaluating Nilotinib Efficacy and Safety in clinical Trials-Newly Diagnosed patients) 연구 (NCT00471497)는 새롭게 진단된 세포유전학적으로 확진된 Ph+ CML-CP 성인 환자에서 Tasigna 대비 imatinib 정제의 효능을 확인하기 위해 수행된 공개 라벨, 다기관, 무작위 배정 임상시험이었습니다. 환자들은 진단 후 6개월 이내였고 hydroxyurea 및/또는 anagrelide를 제외하고 이전에 CML-CP에 대한 치료를 받지 않았습니다. 효능은 총 846명의 환자를 기반으로 했습니다. imatinib 400mg 1일 1회 투여군 283명, Tasigna 300mg 1일 2회 투여군 282명, Tasigna 400mg 1일 2회 투여군 281명이었습니다.
평균 연령은 imatinib 그룹에서 46세였고 두 Tasigna 그룹 모두에서 47세였으며, imatinib 400mg 1일 1회 투여군, Tasigna 300mg 1일 2회 투여군 및 Tasigna 400mg 1일 2회 투여군에서 각각 12%, 13%, 10%의 환자가 65세 이상이었습니다. 모든 그룹에서 여성 환자보다 남성 환자의 비율이 약간 더 높았습니다(imatinib 400mg 1일 1회 투여군 56%, Tasigna 300mg 1일 2회 투여군 56%, Tasigna 400mg 1일 2회 투여군 62%). 모든 환자의 60% 이상이 백인이었고 25%는 아시아인이었습니다.
1차 데이터 분석은 846명의 모든 환자가 12개월 치료를 완료했을 때(또는 그 전에 중단했을 때) 수행되었습니다. 후속 분석은 환자가 24, 36, 48, 60개월 치료를 완료했을 때(또는 그 전에 중단했을 때) 수행되었습니다. 치료 기간의 중앙값은 세 치료 그룹 모두에서 약 61개월이었습니다.
1차 효능 종료점은 연구 약물 투여 시작 후 12개월 시점의 주요 분자 유전학적 반응(MMR)이었습니다. MMR은 RQ-PCR로 측정한 국제적 척도에 따라 BCR-ABL/ABL %가 0.1% 이하인 것으로 정의되었으며, 이는 표준화된 기준치에서 BCR-ABL 전사체가 3 log 이상 감소한 것에 해당합니다. 효능 종료점은 표 11에 요약되어 있습니다.
Tasigna군의 두 명의 환자가 가속기 또는 급성 백혈병으로 진행된 반면(두 환자 모두 치료 첫 6개월 이내), imatinib군의 12명의 환자가 가속기 또는 급성 백혈병으로 진행되었습니다(7명은 첫 6개월 이내, 2명은 6~12개월 이내, 2명은 12~18개월 이내, 1명은 18~24개월 이내).
| 약어: CI, 신뢰 구간. aSokal 위험 그룹별로 계층화된 CMH 검정. bCCyR: 0% Ph+ 중기 세포. 세포유전학적 반응은 각 골수 샘플에서 20개 이상의 중기 세포 중 Ph+ 중기 세포의 백분율을 기준으로 했습니다. |
||
| Tasigna 300 mg 1일 2회 |
imatinib 400 mg 1일 1회 |
|
| N = 282 | N = 283 | |
| 12개월 시점의 MMR (95% CI) | 44% (38.4, 50.3) | 22% (17.6, 27.6) |
| P-값a | < 0.0001 | |
| 12개월까지의 CCyRb (95% CI) | 80% (75.0, 84.6) | 65% (59.2, 70.6) |
| 24개월 시점의 MMR (95% CI) | 62% (55.8, 67.4) | 38% (31.8, 43.4) |
| 24개월까지의 CCyRb (95% CI) | 87% (82.4, 90.6) | 77% (71.7, 81.8) |
60개월까지 MMR은 타시그나 복용 환자의 77%, 이매티닙 복용 환자의 60%에서 달성되었습니다. MR4.5는 타시그나 복용 환자의 53.5%, 이매티닙 복용 환자의 31.4%에서 달성되었습니다. 두 군 모두에서 전체 생존 기간의 중앙값에 도달하지 못했습니다. 60개월 최종 분석 시점에서 추정 생존율은 타시그나 복용 환자의 경우 93.7%, 이매티닙 복용 환자의 경우 91.7%였습니다.
14.2
내성 또는 불내성 Ph+ CML-CP 및 CML-AP 성인 환자
CAMN107A2101 연구(A2101 연구라고 함)(NCT00109707)는 이매티닙 내성 또는 불내성 CML 환자에서 타시그나(1일 2회 400mg)의 효능 및 안전성을 평가하기 위해 수행된 단일군, 공개 라벨, 다기관 연구로, 만성기 및 가속기 질환에 대한 별도의 코호트가 있었습니다. 이매티닙 내성의 정의에는 완전한 혈액학적 반응(3개월까지), 세포유전학적 반응(6개월까지) 또는 주요 세포유전학적 반응(12개월까지)을 달성하지 못했거나 이전의 세포유전학적 또는 혈액학적 반응 후 질병이 진행된 경우가 포함되었습니다. 이매티닙 불내성은 독성으로 인한 치료 중단 및 연구 참여 시점에 주요 세포유전학적 반응이 없는 것으로 정의되었습니다. 데이터 마감 시점에 최소 24개월의 추적 관찰 기간 동안 CML-CP 환자 321명과 CML-AP 환자 137명이 등록되었습니다. 이 연구에서 CML-CP 및 CML-AP 환자의 약 50%는 남성이었고, 90% 이상(CML-CP) 및 80%(CML-AP)는 백인이었으며, 약 30%는 65세 이상이었습니다.
전반적으로 환자의 73%는 이매티닙 내성이었고 27%는 이매티닙 불내성이었습니다. 이전 이매티닙 치료 기간의 중앙값은 약 32개월(CML-CP) 및 28개월(CML-AP)이었습니다. 이전 치료에는 환자의 85%에서 하이드록시유레아, 56%에서 인터페론, 8%에서 줄기세포 또는 골수 이식이 포함되었습니다. 이전 최고 이매티닙 용량의 중앙값은 CML-CP 및 CML-AP 환자의 경우 1일 600mg이었고, 이전 최고 이매티닙 용량은 모든 환자의 74%에서 600mg/일 이상이었으며, 환자의 40%는 800mg/일 이상의 이매티닙 용량을 투여받았습니다.
타시그나 치료 기간의 중앙값은 CML-CP 환자의 경우 18.4개월, CML-AP 환자의 경우 8.7개월이었습니다.
CML-CP의 효능 평가 변수는 완전 및 부분 세포유전학적 반응을 포함하는 확인되지 않은 주요 세포유전학적 반응(MCyR)이었습니다.
CML-AP의 효능 평가 변수는 완전 혈액학적 반응(CHR) 또는 백혈병 징후 없음(NEL)으로 정의되는 확인된 혈액학적 반응(HR)이었습니다. CML-CP 및 CML-AP 환자의 반응률은 표 12에 보고되어 있습니다.
데이터 분석 시점에 반응 기간의 중앙값에 도달하지 못했습니다.
| a세포유전학적 반응 기준: 완전(0% Ph+ 중기 세포) 또는 부분(1%~35%). 세포유전학적 반응은 각 골수 샘플에서 20개 이상의 중기 세포 중 Ph 양성 중기 세포의 비율을 기준으로 했습니다. b혈액학적 반응 = CHR + NEL(모든 반응은 4주 후에 확인됨). |
|
| 세포유전학적 반응률(확인되지 않음)(%)a | |
| 만성기 (n = 321) |
|
| 주요(95% CI) | 51%(46%~57%) |
| 완전(95% CI) | 37%(32%~42%) |
| 부분(95% CI) | 15%(11%~19%) |
| 가속기 (n = 137) |
|
| 혈액학적 반응률(확인됨)(95% CI)b | 39%(31%~48%) |
| 완전 혈액학적 반응률(95% CI) | 30%(22%~38%) |
| 백혈병 징후 없음(95% CI) | 9%(5%~16%) |
CHR (CML-CP): 백혈구 수 10 x 109/L 미만, 혈소판 수 450,000/mm3 미만, 말초 혈액 내 아세포 또는 전골수구 없음, 골수 내 골수구 + 후골수구 5% 미만, 말초 혈액 내 호염기구 20% 미만, 골수외 질환 없음
CHR (CML-AP): 호중구 수 1.5 x 109/L 이상, 혈소판 수 100 x 109/L 이상, 말초 혈액 내 골수모구 없음, 골수 내 골수모구 5% 미만, 골수외 질환 없음
NEL: CHR와 동일한 기준이나, 수혈 또는 출혈 없이 호중구 수는 1.0 x 109/L 이상이고 혈소판 수는 20 x 109/L 이상임
만성기 성인 환자
321명의 CML-CP 환자에서 MCyR을 달성한 비율은 51%였습니다. 반응자에서 MCyR에 도달하는 데까지 걸린 평균 시간은 2.8개월(범위: 1~28개월)이었습니다. MCyR의 평균 지속 기간은 추정할 수 없습니다. 이 단일군 임상시험에서의 평균 노출 기간은 18.4개월이었습니다. MCyR을 달성한 CML-CP 환자 중 62%는 18개월 넘게 MCyR이 유지되었습니다. CCyR을 달성한 비율은 37%였습니다.
가속기 성인 환자
CML-AP 환자 137명에서 전체 확진된 혈액학적 반응률은 39%였습니다. 반응자에서 첫 번째 혈액학적 반응에 도달하는 데까지 걸린 평균 시간은 1개월(범위: 1~14개월)이었습니다. HR을 달성한 CML-AP 환자 중 44%는 18개월 넘게 반응이 지속되었습니다.
이마티닙 치료 실패 후, 돌연변이를 평가받은 만성기 CML 환자의 42%와 가속기 CML 환자의 54%에서 24가지의 서로 다른 BCR-ABL 돌연변이가 나타났습니다.
14.3
지속적인 분자학적 반응(MR4.5)을 달성한 새롭게 진단된 Ph+ CML-CP 환자에서 치료 중단
ENESTfreedom(Evaluating Nilotinib Efficacy and Safety in clinical Trials-freedom) 연구(NCT01784068)는 공개 라벨, 다기관, 단일군 연구로서, MolecularMD MRDx® BCR-ABL 검사로 측정했을 때 1차 치료제로 Tasigna를 2년 이상 투여받고 MR4.5를 달성한 Ph+ CML-CP 성인 환자 215명을 등록하여 Tasigna 치료를 52주 더 지속했습니다(Tasigna 강화 요법 단계).
215명의 환자 중 190명(88.4%)이 강화 요법 단계에서 지속적인 분자학적 반응(MR4.5)을 달성한 후 “치료 중단 관해”(TFR) 단계에 진입했으며, 이는 다음 기준에 따라 정의되었습니다.
- 마지막 4회의 분기별 평가(12주마다 실시)에서 최소 MR4(BCR-ABL/ABL ≤ 0.01% IS)를 달성했으며 1년 동안 유지됨
- 마지막 평가에서 MR4.5(BCR-ABL/ABL ≤ 0.0032% IS) 달성
- MR4와 MR4.5 사이(0.0032% IS < BCR-ABL/ABL ≤ 0.01% IS)에 해당하는 평가는 2회 이하
TFR 단계에 진입한 환자의 평균 연령은 55세였으며, 49.5%는 여성이었고, 21.1%는 65세 이상이었습니다. TFR 단계의 처음 48주 동안 4주마다 BCR-ABL 수치를 모니터링했습니다. MR4.0이 손실되면 모니터링 빈도를 2주마다 1회로 늘렸습니다. 격주 모니터링은 다음 시점 중 하나에서 종료되었습니다.
- 환자가 Tasigna 치료를 다시 시작해야 할 정도로 MMR 손실
- BCR-ABL 수치가 MR4.0과 MR4.5 사이의 범위로 돌아왔을 때
- BCR-ABL 수치가 4회 연속 측정에서(MR4.0의 최초 손실 후 8주) MMR보다 낮게 유지되었을 때
TFR 단계에서 MMR이 손실된 환자는 MMR 손실을 보여주는 혈액 검체 채취일로부터 5주 이내에 Tasigna 치료를 1일 2회 300mg으로 다시 시작했으며, 내약성 측면에서 필요한 경우 1일 1회 400mg의 감량된 용량으로 다시 시작했습니다. Tasigna 치료를 다시 시작해야 했던 환자는 처음 24주 동안 4주마다 BCR-ABL 수치를 모니터링했으며, 이후 MMR을 회복한 환자의 경우 12주마다 모니터링했습니다.
유효성은 96주차 분석 데이터 마감일을 기준으로 했으며, 이때까지 91명(47.9%)의 환자가 MMR 손실로 인해 TFR 단계에서 중단했으며, 각각 1명(0.5%), 1명(0.5%), 1명(0.5%), 3명(1.6%)의 환자가 원인 불명의 사망, 의사 결정, 추적 불가, 피험자 결정으로 인해 중단했습니다. MMR 손실로 인해 TFR 단계를 중단한 91명의 환자 중 88명은 Tasigna 치료를 다시 시작했고 3명은 연구를 영구적으로 중단했습니다.
96주차 데이터 마감일까지 TFR 단계에서 MMR 손실로 인해 치료를 다시 시작한 88명의 환자 중 87명(98.9%)은 MMR을 회복했으며(1명의 환자는 MMR을 회복하지 못하고 7.1주 동안 재치료를 받은 후 피험자 결정으로 연구를 영구적으로 중단함), 81명(92.0%)은 마감일까지 MR4.5를 회복했습니다. 치료 재개 후 24주차에 MMR과 MR4.5를 회복한 누적 비율은 각각 97.7%(88명 중 86명)와 86.4%(88명 중 76명)였습니다.
| 약어: CI, 신뢰 구간 1지정된 시점에 TFR 단계에 있는 MMR 환자 2TFR 단계 동안의 사건 발생 시간(MMR 손실) 데이터 기반 |
|||
| 치료 중단 관해(TFR) 단계에 진입한 환자(전체 분석 세트, N = 190) | |||
| 지정된 시점에 TFR 단계에 있는 환자1 |
지정된 시점까지의 MMR 손실2 |
||
| % | 95% CI | % | |
| 24주 | 62.1 | (54.8, 69.0) | 35.8 |
| 48 weeks | 51.6 | (44.2, 58.9) | 45.8 |
| 96 weeks | 48.9 | (41.6, 56.3) | 47.9 |
TFR 단계에 있는 190명의 환자 중 98명은 96주 시점까지 TFS 이벤트(TFR 단계에서 어떤 이유로든 중단, MMR 손실, 어떤 원인으로 인한 사망, TFR 단계 종료 시까지 AP/BC로의 진행, 또는 연구에서 어떤 이유로든 치료 재개)를 경험했습니다.
그림 1: TFR 시작 후 치료 무료 생존의 Kaplan-Meier 추정치 (ENESTfreedom 전체 분석 집합)
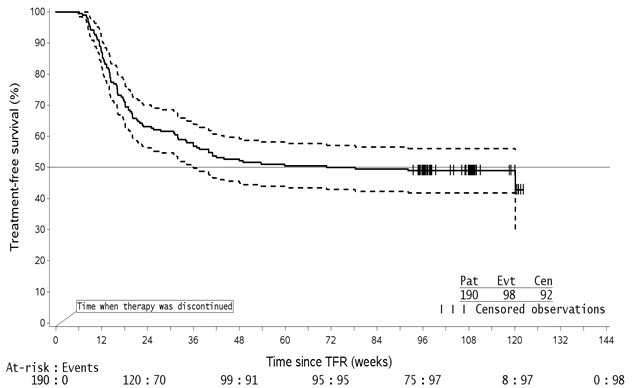
- 주어진 시점에서, 점선 곡선의 점은 실선 곡선의 관련 KM 추정치에 대한 95% 신뢰 구간을 나타냅니다.
- 96주 데이터 마감일 시점에, 단 한 명의 환자만이 120주에 MMR을 잃었고, 당시에는 8명의 환자만이 위험에 처해 있었습니다. 이는 곡선의 끝 부분에서 인위적인 하락을 설명합니다.
14.4
이전 이마티닙 치료 후 Tasigna에서 지속적인 분자 반응(MR4.5)을 달성한 Ph+ CML-CP 환자의 치료 중단
ENESTop(Evaluating Nilotinib Efficacy and Safety in clinical Trials-STop) 연구(NCT01698905)는 개방형, 다기관, 단일군 연구로, ≥ 3년 동안 티로신 키나아제 억제제(TKI)를 복용한 Ph+ CML-CP 성인 환자(이마티닙을 초기 TKI 치료로 4주 이상 복용했지만 Tasigna로 전환 시점에 이마티닙에서 MR4.5를 문서화하지 못했고, 그 후 Tasigna로 최소 2년 동안 전환)로서 MolecularMD MRDx® BCR-ABL 검사로 측정한 Tasigna 치료에서 MR4.5를 달성한 환자 163명이 추가 52주 동안 Tasigna 치료를 계속(Tasigna 강화 단계)하도록 등록되었습니다. 163명의 환자 중 126명(77.3%)은 강화 단계 동안 지속적인 분자 반응(MR4.5)을 달성한 후 TFR 단계에 진입했으며, 다음 기준에 따라 정의되었습니다.
- 마지막 4개 분기별 평가(12주마다 실시)에서 1년 동안 MR4.5(BCR-ABL/ABL ≤ 0.0032% IS) 손실이 확인되지 않았습니다.
TFR 단계에 진입한 환자의 중간 연령은 56세였으며, 55.6%가 여성이었고, 27.8%의 환자가 65세 이상이었습니다. 52주 Tasigna 강화 단계 동안 중간 실제 용량 강도는 771.8mg/일이었으며, 환자의 52.4%, 29.4%, 0.8%, 16.7%, 0.8%가 각각 TFR 단계 진입 직전에 800mg, 600mg, 450mg, 400mg, 300mg의 일일 Tasigna 용량을 복용했습니다.
TFR 단계에 진입했지만 BCR-ABL/ABL > 0.01% IS를 연속으로 두 번 측정한 환자는 MR4.0 손실이 확인된 것으로 간주되었으며, Tasigna 치료를 재개해야 했습니다. TFR 단계에서 MMR을 잃은 환자는 확인 없이 즉시 Tasigna 치료를 재개했습니다. Tasigna 치료를 재개한 모든 환자는 처음 24주 동안 4주마다, 그 후 12주마다 BCR-ABL 전사체 수준을 모니터링했습니다.
효능은 96주 분석 데이터 마감일을 기준으로 했으며, 이 시점까지 61명의 환자(48.4%)가 TFR 단계에서 중단되었습니다. 58명의 환자(46.0%)는 MMR 손실 또는 MR4.0 손실이 확인되어 중단되었고, 2명의 환자(1.6%)는 환자/보호자의 결정으로 중단되었으며, 1명의 환자(0.8%)는 임신으로 중단되었습니다. MR4.0 손실이 확인되었거나 MMR을 잃어 TFR 단계에서 중단된 58명의 환자 중 56명은 Tasigna 치료를 재개했고, 2명은 연구에서 영구적으로 중단되었습니다.
96주 데이터 마감일 시점에, TFR 단계에서 MR4.0 손실이 확인되었거나 MMR을 잃어 Tasigna 치료를 재개한 56명의 환자 중 52명(92.9%)은 MR4.0과 MR4.5를 회복했고, 4명의 환자(7.1%)는 마감일 시점까지 MR4.0을 회복하지 못했습니다. 치료 재개 후 48주까지 MR4와 MR4.5를 회복한 누적 비율은 각각 92.9%(52/56명의 환자)와 91.1%(51/56명의 환자)였습니다.
| 약어: CI, 신뢰 구간. 1지정된 TFR 단계 시점까지 MMR 손실 또는 MR4 손실이 확인되지 않은 환자. 2TFR 단계 동안 이벤트(MMR 손실 또는 MR4 손실이 확인됨)까지의 시간 데이터를 기반으로 함. |
|||
| 치료 무료 관해(TFR) 단계에 진입한 환자(전체 분석 집합, N = 126) | |||
| 지정된 시점에서 TFR 단계에 있는 환자1 |
지정된 시점까지 MMR 손실 또는 MR4 손실이 확인됨2 |
||
| % | 95% CI | % | |
| 24 weeks | 60.3 | (51.2, 68.9) | 38.9 |
| 48 weeks | 57.9 | (48.8, 66.7) | 41.3 |
| 96 weeks | 53.2 | (44.1, 62.1) | 43.7 |
TFR 단계의 126명 환자 중 61명(48.4%)에게서 96개월차 마감일까지 치료 무관 생존(TFS)(TFR 단계 중 어떤 이유로든 중단, MMR 소실, 확진된 MR4 소실, 어떤 이유로든 사망, AP/BC로 진행, 또는 연구 중 어떤 이유로든 치료 재개로 정의됨) 사례가 발생했습니다.
그림 2: TFR 시작 후 치료 무관 생존의 카플란-마이어 추정치(전체 분석 세트 ENESTop)
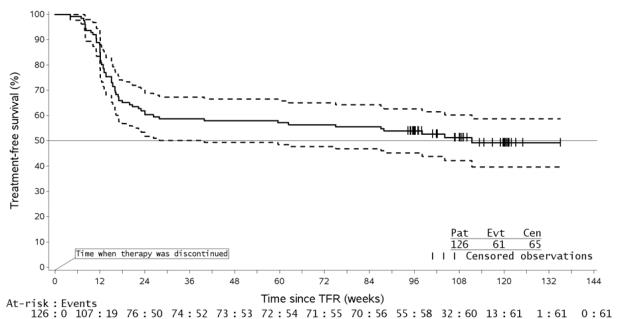
- 주어진 시점에서 점선 곡선의 점은 실선 곡선의 관련 KM 추정치에 대한 95% 신뢰 한계를 나타냅니다.
14.5
새롭게 진단된 Ph+ CML-CP 또는 내성 또는 불내성 Ph+ CML-CP 소아 환자
Ph+ CML-CP 소아 환자에서 Tasigna의 안전성 및 유효성은 두 가지 연구에서 조사되었습니다. 연구 CAMN107A2120(NCT01077544)은 이마티닙 또는 다사티닙에 내성 또는 불내성이 있는 Ph+ CML 소아 환자(n = 11)에서 Tasigna의 약동학, 안전성 및 예비 유효성을 평가한 공개 라벨, 단일군, 다기관 연구이고, 연구 CAMN107A2203(NCT01844765)은 이마티닙 또는 다사티닙에 내성 또는 불내성이 있는 Ph+ CML-CP(n = 33) 및 새롭게 진단된 Ph+ CML-CP(n = 25) 소아 환자(2세 이상 18세 미만)에서 Tasigna의 유효성 및 안전성을 평가한 공개 라벨, 단일군, 다기관 연구입니다. 두 연구 모두에서 환자는 230mg/m2 용량의 Tasigna 치료를 1일 2회 투여받았으며, 가장 가까운 50mg 용량으로 반올림되었습니다(최대 단일 용량 400mg). 새롭게 진단된 Ph+ CML-CP(n = 25, 2세 이상 12세 미만의 소아 6명 및 12세 이상 18세 미만의 청소년 19명) 또는 이마티닙/다사티닙 내성 또는 불내성 Ph+ CML-CP(n = 44, 2세 이상 12세 미만의 소아 18명 및 12세 이상 18세 미만의 청소년 26명)가 있는 총 69명의 소아 환자(2세 이상 18세 미만)로부터 최대 12주기까지의 데이터를 모았습니다.
내성 또는 불내성 CML 환자에서 주요 분자 반응 [(MMR); BCR-ABL/ABL ≤ 0.1% IS] 비율은 12주기(주기당 28일)에 40.9%(18/44, 95% CI: 26.3%, 56.8%)였습니다. 새롭게 진단된 CML 환자에서 MMR 비율은 12주기에 60.0%(15/25, 95% CI: 38.7%, 78.9%)였습니다. 내성 또는 불내성 CML 환자에서 누적 MMR 비율은 12주기까지 47.7%(21/44)였습니다. 새롭게 진단된 CML 환자에서 누적 MMR 비율은 12주기까지 64.0%(16/25)였습니다.
치료 중 언제든 MMR에 도달한 내성 또는 불내성 CML 환자 21명에서 첫 번째 MMR까지의 중간 시간은 2.8개월(범위, 0.0~11.3)이었습니다. MMR에 도달한 새롭게 진단된 CML 환자 17명에서 첫 번째 MMR까지의 중간 시간은 5.6개월(범위, 2.7~16.6)이었습니다.
연구 CAMN107A2203은 약 5년의 추적 관찰을 통해 장기 데이터를 제공했습니다.
최종 분석 시점까지 Tasigna 치료 기간의 중간값은 새롭게 진단된 CML 환자의 경우 51.9개월(범위, 1.4~61.2개월)이었고 내성 또는 불내성 CML 환자의 경우 60.5개월(범위: 0.7~63.5개월)이었습니다.
내성 또는 불내성 CML 환자에서 주요 분자 반응(MMR; BCR-ABL/ABL ≤0.1% IS) 비율은 각각 24주기 및 36주기까지 57.6%, 57.6%였습니다. MMR 비율은 48주기까지 60.6%로 증가했으며 연구 종료(66주기)까지 동일했습니다. 새롭게 진단된 CML 환자에서 MMR 비율은 24주기까지 68.0%였습니다. MMR 비율은 36주기까지 76.0%로 증가했으며 연구 종료(66주기)까지 동일했습니다.
내성 또는 불내성 CML 환자 중 12.1%가 66주기까지 BCR-ABL/ABL ≤ 0.0032% IS(MR4.5)에 도달했습니다. 새롭게 진단된 CML 환자 중 MR4.5에 도달한 환자의 비율은 44%였습니다.
66주기까지 치료 중 언제든 MMR에 도달한 내성 또는 불내성 CML 환자 20명 중 누구도 66주기 종료 시 또는 조기 중단 시점에 MMR의 확진된 소실을 경험하지 않았습니다. 66주기 종료 시점까지 치료 중 언제든 MMR에 도달한 새롭게 진단된 CML 환자 19명 중 3명에게서 MMR의 확진된 소실이 나타났습니다. 반응을 보인 사람의 절반 이상이 연구 종료 시점까지 확진된 반응 소실을 경험하지 않았기 때문에 두 모집단 모두에서 MMR의 중간 지속 기간을 추정할 수 없었습니다. 반응 지속 기간의 범위는 내성 또는 불내성 CML 환자의 경우 0.03~61개월이었고 새롭게 진단된 CML 환자의 경우 2.8~57.9개월이었습니다. 내성 또는 불내성 CML 환자 1명이 10.1개월 치료 후 AP/BC로 진행되었습니다.
16 제공/보관 및 취급 방법
Tasigna (nilotinib) 50 mg 캡슐은 붉은색 불투명 캡과 연한 노란색 불투명 바디의 경질 젤라틴 캡슐이며, 크기는 4이고 검은색 방사형으로 “NVR/ABL”이 각인되어 있습니다. Tasigna (nilotinib) 150 mg 캡슐은 붉은색 불투명 경질 젤라틴 캡슐이며, 크기는 1이고 검은색 축 방향으로 “NVR/BCR”이 각인되어 있습니다. Tasigna (nilotinib) 200 mg 캡슐은 연한 노란색 불투명 경질 젤라틴 캡슐이며, 크기는 0이고 붉은색 축 방향으로 “NVR/TKI”가 각인되어 있습니다. Tasigna 50 mg 캡슐은 병에 포장되어 있으며, Tasigna 150 mg 및 200 mg 캡슐은 블리스터 팩에 포장되어 있습니다.
50 mg
120 캡슐 병………………………………………………………………NDC 0078-0951-66
150 mg
(4×28)의 블리스터 팩 4개가 들어 있는 상자…………………………………………………NDC 0078-0592-87
28 캡슐 블리스터………………………………………………………………NDC 0078-0592-51
200 mg
(4×28)의 블리스터 팩 4개가 들어 있는 상자…………………………………………………NDC 0078-0526-87
28 캡슐 블리스터………………………………………………………………NDC 0078-0526-51
Tasigna (nilotinib) 캡슐은 20°C~25°C(68°F~77°F)에 보관해야 합니다. 15°C~30°C(59°F~86°F)의 온도 변화는 허용됩니다. [USP 제어 실온 참조].
17 환자 상담 정보
환자에게 FDA 승인 환자 라벨링(복약 안내)을 읽도록 권고하십시오.
Tasigna와 함께 배포하려면 복약 안내가 필요합니다. 복약 안내의 전체 텍스트는 이 문서의 끝에 다시 인쇄되어 있습니다.
골수억제
Tasigna 치료로 인해 심각한 혈소판 감소증, 호중구 감소증 및 빈혈이 발생할 수 있음을 환자에게 알리십시오. 발열, 오한 또는 기타 감염 징후, 원인 불명의 출혈 또는 멍, 원인 불명의 쇠약 또는 숨 가쁨과 같이 낮은 혈구 수를 시사하는 증상이 나타나면 즉시 의사의 진료를 받도록 환자에게 알리십시오. [경고 및 주의사항 (5.1)]을 참조하십시오.
QT 연장
Tasigna는 생명을 위협할 수 있는 비정상적인 심장 박동을 유발할 수 있음을 환자에게 알리십시오. 어지러움, 실신 또는 불규칙적인 심장 박동과 같은 비정상적인 심장 박동의 증상이 나타나면 즉시 의사의 진료를 받도록 환자에게 알리십시오. [경고 및 주의사항 (5.2)]을 참조하십시오.
심장 및 동맥 혈관 폐색 사건
심혈관 사건(허혈성 심장 질환, 말초 동맥 폐색성 질환 및 허혈성 뇌혈관 사건 포함)이 보고되었음을 환자에게 알리십시오. 흉통 또는 다리 통증, 무감각 또는 쇠약, 걷기 또는 말하기 문제와 같은 심혈관 사건을 시사하는 증상이 갑자기 발생하면 즉시 의사의 진료를 받도록 환자에게 알리십시오. [경고 및 주의사항 (5.4)]를 참조하십시오.
췌장염 및 혈청 리파아제 상승
Tasigna는 췌장염의 위험을 증가시킬 수 있으며 이전에 췌장염을 앓았던 환자는 위험이 더 클 수 있음을 환자에게 알리십시오. 메스꺼움 및 구토를 동반한 갑작스러운 복통과 같이 췌장염을 시사하는 증상이 나타나면 즉시 의사의 진료를 받도록 환자에게 알리십시오. [경고 및 주의사항 (5.5)]을 참조하십시오.
간독성
Tasigna는 간독성의 위험을 증가시킬 수 있으며 이전에 간 질환을 앓았던 환자는 위험이 있을 수 있음을 환자에게 알리십시오. 복통, 피부 및 눈의 황변, 짙은 색 소변과 같이 간독성을 시사하는 증상이 나타나면 즉시 의사의 진료를 받도록 환자에게 알리십시오. [경고 및 주의사항 (5.6)]을 참조하십시오.
종양 용해 증후군
Tasigna는 TLS를 유발할 수 있으며 비정상적인 심장 박동이나 소변 생성 감소와 같이 TLS를 시사하는 증상이 나타나면 즉시 의사의 진료를 받도록 환자에게 알리십시오. [경고 및 주의사항 (5.8)]을 참조하십시오.
출혈
Tasigna로 치료받은 CML 환자에서 치명적인 사건을 포함한 심각한 출혈 사건이 발생했음을 환자에게 알리십시오. 지혈되지 않는 출혈, 시력 변화, 의식 불명 또는 갑작스러운 두통 또는 주변 환경에 대한 갑작스러운 혼란과 같이 출혈을 시사하는 증상이 나타나면 즉시 의사의 진료를 받도록 환자에게 알리십시오. [경고 및 주의사항 (5.9)]을 참조하십시오.
체액 저류
Tasigna는 체액 저류를 유발할 수 있으며 숨 가쁨, 급격한 체중 증가 또는 부기와 같이 체액 저류를 시사하는 증상이 나타나면 즉시 의사의 진료를 받도록 환자에게 알리십시오. [경고 및 주의사항 (5.13)]을 참조하십시오.
소아 환자의 성장 및 발달에 미치는 영향
소아 환자와 보호자에게 성장 이상이 발생할 가능성을 알리십시오. Tasigna로 치료받은 소아 환자에서 성장 지연이 보고되었습니다. 따라서 소아 환자의 성장 및 발달을 모니터링하십시오. [경고 및 주의사항 (5.14)]를 참조하십시오.
치료 중단 관해(TFR)
TFR을 시도하는 경우 관해 손실 가능성을 감지하기 위해 빈번한 모니터링이 필요함을 환자에게 알리십시오. 근육통, 사지 통증, 관절통, 뼈 통증 또는 척추 통증과 같은 근골격계 증상이 치료 중단 전보다 더 자주 발생할 수 있음을 환자에게 알리십시오. [경고 및 주의사항 (5.16)]을 참조하십시오.
태아 독성
임산부에게 태아에 대한 잠재적 위험을 알리십시오. 가임 여성에게는 알려졌거나 의심되는 임신을 의료 서비스 제공자에게 알리도록 알리십시오. [경고 및 주의사항 (5.15), 특정 환자군에서의 사용 (8.1)]을 참조하십시오.
가임 여성에게는 치료 중 및 Tasigna의 마지막 용량을 투여한 후 14일 동안 효과적인 피임법을 사용하도록 알리십시오. [특정 환자군에서의 사용 (8.3)]을 참조하십시오.
수유
여성에게 Tasigna 치료 중 및 마지막 용량을 투여한 후 14일 동안 모유 수유를 하지 않도록 알리십시오. [특정 환자군에서의 사용 (8.2)]를 참조하십시오.
약물 상호 작용
Tasigna 및 특정 다른 의약품(일반 의약품 또는 허브 보충제(예: 세인트 존스 워트) 포함)이 서로 상호 작용할 수 있음을 환자에게 알리십시오. [약물 상호 작용 (7)]을 참조하십시오.
Tasigna 복용
환자에게 Tasigna 용량을 약 12시간 간격으로 하루에 두 번 복용하도록 알리십시오. 캡슐은 물과 함께 통째로 삼켜야 합니다.
환자에게 공복에 Tasigna를 복용하도록 알리십시오. 용량을 복용하기 최소 2시간 전과 용량을 복용한 후 최소 1시간 동안은 음식을 섭취해서는 안 됩니다. 환자는 Tasigna 치료 중 언제든지 자몽 제품 및 CYP3A4를 억제하는 것으로 알려진 기타 식품을 섭취해서는 안 됩니다. [용량 및 투여 (2.1), 약물 상호 작용 (7.1, 7.2)]를 참조하십시오.
환자가 Tasigna 용량을 놓친 경우 환자는 다음 예정된 용량을 정기적으로 복용해야 합니다. 환자는 동시에 두 번 복용해서는 안 됩니다.
환자가 캡슐을 삼킬 수 없는 경우 각 캡슐의 내용물을 사과 소스 1티스푼에 분산시키고 혼합물을 즉시(15분 이내에) 삼킬 수 있습니다.
준수
환자에게 다음을 알리십시오.
- 의사가 지시하는 한 매일 Tasigna를 계속 복용하십시오.
- 이것은 장기 치료입니다.
- 먼저 의사와 상담하지 않고 Tasigna의 용량을 변경하거나 복용을 중단하지 마십시오.
- 복용량을 놓친 경우 예정대로 다음 복용량을 복용하십시오. 놓친 캡슐을 만회하기 위해 두 배 용량을 복용하지 마십시오.
Distributed by:
Novartis Pharmaceuticals Corporation
East Hanover, New Jersey 07936
© Novartis
T2024-08
약물 안내문
| 이 약물 안내서는 미국 식품의약국에서 승인했습니다. | 개정: 2021년 9월 | |
| 약물 안내서 TASIGNA® (타시그나) (닐로티닙) 캡슐 |
||
| 타시그나에 대해 알아야 할 가장 중요한 정보는 무엇입니까? 타시그나는 QTc 연장이라는 생명을 위협할 수 있는 심장 문제를 일으킬 수 있습니다. QTc 연장은 심장 박동이 불규칙해져 갑작스러운 사망으로 이어질 수 있습니다. 의료 서비스 제공자는 심전도(ECG)라는 검사를 통해 심장의 전기적 활동을 확인해야 합니다. |
||
| • 타시그나를 복용하기 전 • 타시그나를 복용한 후 7일 |
• 복용량을 변경할 때마다 • 타시그나 치료 중 정기적으로 |
|
다음과 같은 경우 타시그나로 인한 QTc 연장 가능성을 줄일 수 있습니다.
타시그나 치료 중에 어지러움, 실신 또는 심장 박동이 불규칙한 경우 즉시 의료 서비스 제공자에게 연락하십시오. 이러한 증상은 QTc 연장의 증상일 수 있습니다. |
||
| 타시그나는 무엇입니까? 타시그나는 다음과 같은 치료에 사용되는 처방약입니다.
타시그나가 만성기, 내성 또는 내약성 Ph+ CML이 있는 1세 미만의 어린이에게 안전하고 효과적인지 여부는 알려져 있지 않습니다. 장기간 동안 타시그나로 어린이를 치료하는 장기적인 영향은 알려져 있지 않습니다. |
||
| 누가 타시그나를 복용해서는 안 됩니까? 다음과 같은 경우 복용하지 마십시오.
|
||
Tasigna를 복용하기 전에, 다음과 같은 경우를 포함하여 모든 의학적 상태를 의료 서비스 제공자에게 알리십시오.
임신 가능성이 있는 여성의 경우:
처방약 및 일반 의약품, 비타민 및 허브 보충제를 포함하여 복용하는 모든 약물을 의료 서비스 제공자에게 알리십시오. 제산제(속쓰림 치료제)를 복용해야 하는 경우 Tasigna를 복용할 때와 동시에 복용하지 마십시오. 다음을 복용하는 경우:
Tasigna는 많은 약물 및 보충제와 상호 작용하여 심각하고 생명을 위협하는 부작용이 발생할 위험을 높일 수 있습니다. “Tasigna에 대해 가장 중요한 정보는 무엇입니까?”를 참조하십시오. |
||
Tasigna는 어떻게 복용해야 합니까?
의료 서비스 제공자가 복용량을 변경할 수 있습니다. Tasigna로 인해 부작용이 발생하면 의료 서비스 제공자가 Tasigna 복용을 일시적으로 중단하거나 복용량을 줄일 수 있습니다.
|
||
| 타시그나의 가능한 부작용은 무엇입니까? 타시그나는 다음을 포함한 심각한 부작용을 유발할 수 있습니다.
|
||
|
|
|
|
||
| 성인과 어린이의 타시그나 가장 흔한 부작용은 다음과 같습니다. | ||
| • 메스꺼움 • 발진 • 두통 • 피로 • 가려움증 • 구토 |
• 설사 • 기침 • 변비 • 근육 및 관절 통증 • 콧물 또는 코막힘, 재채기, 인후통 • 발열 • 밤에 땀을 흘림 |
|
|
치료 무료 완화를 시도하는 성인 환자의 부작용: |
||
| • 근육통 • 팔다리 통증 • 관절 통증 |
• 뼈 통증 • 척추 통증 |
|
|
귀하 또는 귀하의 자녀에게 불편하거나 사라지지 않는 부작용이 있으면 의료 서비스 제공자에게 알리십시오. 이것들은 타시그나의 모든 가능한 부작용이 아닙니다. 부작용에 대한 의학적 조언은 의사에게 문의하십시오. FDA에 부작용을 보고할 수 있습니다. 1-800-FDA-1088. |
||
타시그나는 어떻게 보관해야 합니까?
타시그나와 모든 약은 어린이의 손이 닿지 않는 곳에 보관하십시오. |
||
| 타시그나의 안전하고 효과적인 사용에 대한 일반 정보. 약은 때때로 의약품 안내서에 나열된 목적 이외의 목적으로 처방됩니다. 처방되지 않은 질환에 타시그나를 사용하지 마십시오. 귀하와 같은 증상이 있는 다른 사람에게 타시그나를 주지 마십시오. 해를 입힐 수 있습니다. 약사 또는 의료 서비스 제공자에게 의료 전문가를 위해 작성된 타시그나에 대한 정보를 요청할 수 있습니다. |
||
| 타시그나의 성분은 무엇입니까? 활성 성분: 닐로티닙 비활성 성분: 무수규산, 크로스포비돈, 유당 일수화물, 스테아린산 마그네슘 및 폴록사머 188. 캡슐에는 젤라틴, 산화철(적색), 산화철(황색), 산화철(흑색) 및 이산화티탄이 포함되어 있습니다. 판매원: 노바티스 파마슈티컬스 코퍼레이션, 이스트 해노버, 뉴저지 07936 © 노바티스 자세한 내용은 www.Tasigna.com을 방문하거나 1-866-411-8274로 전화하십시오. |
||
T2021-128
주요 디스플레이 패널
NDC 0078-0951-66
120 캡슐
Rx Only
Tasigna®
(nilotinib) capsules
50 mg
복약 안내서와 함께 제공
NOVARTIS
주요 디스플레이 패널
NDC 0078-0592-87
Tasigna®
(nilotinib) capsules
150 mg
per capsule
DISPENSE WITH MEDICATION GUIDE
ATTACHED OR PROVIDED SEPARATELY.
NOVARTIS
주요 디스플레이 패널
NDC 0078-0526-87
Tasigna®
(nilotinib) capsules
200 mg
캡슐당
DISPENSE WITH MEDICATION GUIDE
ATTACHED OR PROVIDED SEPARATELY.
NOVARTIS


